Covid-19 e impianti di climatizzazione: le indicazioni dell'istituto superiore di Sanità nel rapporto ISS COVID-19 n. 33/2020.
Il documento, che riguarda gli impianti di ventilazione/climatizzazione in strutture comunitarie non sanitarie e in ambienti domestici:
- dopo un'analisi delle tipologie di unità di trattamento aria (ventilconvettori o unità terminali idroniche del tipo fan coil; climatizzatori ad espansione diretta o del tipo a split; climatizzatori portatili monoblocco; cappe aspiranti e a ricircolo)
- passa in esame le modalità di contagio aerogeno mediato dagli impianti di climatizzazione e ventilazione, distinguendo la diffusione all’interno della medesima zona da quella tra aree distinte;
- a seguire, il rapporto fornisce le raccomandazioni operative e manutentive per la gestione degli impianti, per la ventilazione naturale e per la gestione operativa in ambiente domestico,
- chiudendo con cenni sulla sanificazione di superfici e ambienti interni.
Tra i recenti interventi dell'istituto superiore di Sanità sui rischi da Covid-19, si segnalano:
- il rapporto n. 10/2020 sulle gestione delle risorse idriche e dei servizi igienici;
- il rapporto n. 21/2020 sul rischio Legionella negli edifici non utilizzati;
- il rapporto n. 26/2020 sulla gestione e smaltimento di mascherine e guanti monouso;
- il rapporto n. 27/2020 sul rischio Legionella nei riuniti odontoiatrici.
Clicca qui per un approfondimento sul tema "Covid-19 e impianti di climatizzazione"
Di seguito il testo del rapporto ISS COVID-19 n. 33/2020.
Non sei ancora abbonato ad Ambiente&Sicurezza? Clicca qui
Rapporto ISS COVID-19 n. 33/2020
Indicazioni sugli impianti di ventilazione/climatizzazione in strutture comunitarie non sanitarie e in ambienti domestici in relazione alla diffusione del virus SARS-CoV-2
Acronimi
| ASHRAE | American Society of Heating, Refrigerating and Air-Conditioning Engineers |
| CDC | Centers for Disease Control and Prevention |
| CLP | Classification, labelling and packaging |
| COVID-19 | Coronavirus Disease 2019 |
| DPI | Dispositivo di Protezione Individuale |
| DPR | Decreto del Presidente della Repubblica |
| HEPA | High Efficiency Particulate Air filter |
| HVAC | Heating, Ventilation, and Air Conditioning system |
| LED | Light Emitting Diode |
| MERV | Minimum Efficiency Reporting Value filter |
| NIOSH | National Institute for Occupational Safety and Health |
| PT | Product Type |
| R32 | Refrigerante costituito da difluorometano |
| R407c | Miscela refrigerante costituita da difluorometano (23%), pentafluoroetano (25%) e tetrafluoroetano (52%) |
| R410a | Miscela refrigerante costituita da pentafluoroetano (30%) e difluorometano (70%) |
| REACH | Registration, Evaluation, Authorisation and Restriction of Chemicals |
| SARS-CoV-2 | Severe Acute Respiratory Syndrome Coronavirus 2 coronavirus che causa la COVID-19) |
| UTA | Unità di Trattamento Aria |
| UE | European Union |
| US-EPA | Environmental Protection Agency degli Stati Uniti d’America |
| UVGI | Ultraviolet Germicidal Irradiation |
| VHP | Vaporized Hydrogen Peroxide |
| VMC | Ventilazione Meccanica Controllata |
Premessa
Qualità dell’aria indoor e microclima, anche modulati dalle condizioni stagionali esterne, possono rappresentare fattori chiave nella trasmissione di infezioni e nei modelli epidemiologici stagionali negli ambienti indoor. Una ventilazione adeguata e un regolare ricambio d’aria in questo tipo di ambienti, oltre che per mantenere condizioni di comfort, sono necessari per garantirne la salubrità riducendo la concentrazione di particolato e inquinanti di natura biologica. Inoltre, è opportuno ricordare che l’esigenza di ventilare e arieggiare periodicamente gli ambienti ha assunto particolare importanza a seguito dell’efficientamento energetico degli edifici che ha determinato una riduzione della ventilazione naturale per infiltrazione attraverso l’involucro edilizio. Diventano quindi di prioritaria importanza le condizioni che favoriscono la ventilazione degli ambienti indoor e, dove non sia possibile o sufficiente avvalersi della ventilazione naturale, è necessario installare apparecchi di ventilazione forzata che esigono una manutenzione appropriata soprattutto se si trovano in ambienti dove sussistono condizioni di aumentato pericolo di diffusione di malattie.
L’adeguamento alle condizioni contingenti, durante la cosiddetta fase due dell’emergenza che è stata preceduta da un lungo periodo di lockdown, comporta non si possa prescindere da una “nuova percezione sociale degli ambienti indoor” che deve trovare una appropriata risposta nelle misure di contenimento del rischio di trasmissione del virus SARS-CoV-2 con idonee procedure di prevenzione e protezione.
In questo ambito, nel documento presentato verranno descritti i principali componenti dei sistemi di ventilazione e di climatizzazione che possono favorire la movimentazione dell’aria in ambienti indoor all’interno di strutture comunitarie non sanitarie e di ambienti domestici e verranno altresì fornite raccomandazioni operative per la gestione di questi impianti.
SARS-CoV-2: persistenza e trasmissione
I virus rappresentano una delle cause più comuni di malattie infettive trasmesse in ambienti indoor, soprattutto a causa delle loro caratteristiche di elevata contagiosità e resistenza ambientale. Tuttavia, è anche vero che la loro ricerca in ambienti indoor, nell’aria e sulle superfici, non viene svolta di routine a causa dell’ampia varietà di gruppi virali esistenti, delle grandi differenze fra loro, di virulenza e di patogenicità e, soprattutto, per la mancanza di protocolli standard per il loro rilevamento (1). Pertanto, la ricerca mirata di virus in un ambiente indoor può essere predisposta solo a valle di conclamate situazioni critiche.
Le famiglie di virus di interesse prioritario appartengono ai virus enterici (es. enterovirus, adenovirus, norovirus, virus delle epatiti a trasmissione oro-fecale) e ai virus respiratori (es. coronavirus, virus dell’influenza, virus respiratorio sinciziale, rhinovirus) (2); i primi virus ad essere identificati nell’aria di ambienti indoor sono stati gli adenovirus alla fine degli anni Sessanta del secolo scorso. Da allora diverse epidemie ad eziologia virale sono state documentate in edifici pubblici e privati, mezzi di trasporto (aerei), strutture comunitarie quali ospedali, caserme e scuole. Alcuni virus respiratori, presentano un involucro pericapsidico (envelope), struttura composta da un doppio strato di fosfolipidi e glicoproteine, mentre altri sono privi di tale rivestimento e pertanto definiti virus “nudi”. I due gruppi principali di virus con envelope che possono essere d’interesse per gli ambienti indoor appartengono alle famiglie Orthomyxoviridae (virus dell’influenza) e Coronaviridae (coronavirus umani comuni a bassa patogenicità e coronavirus ad alta patogenicità tra cui il SARS-CoV, il MERS-CoV e il SARS-CoV-2)). I virus respiratori sono noti per essere stati responsabili di epidemie e pandemie come l’influenza H1N1 “spagnola” (1918-1920), l’influenza aviaria H5N1 (1997-oggi), l’influenza H1N1 (2009-2010), la SARS-CoV (2002-2003), la MERS-CoV (2012), l’influenza aviaria H7N9 (2013-oggi) e, per ultima, la pandemia in corso SARS-CoV-2 (2020).
Dal punto di vista strutturale, i coronavirus (CoV) sono virus a RNA a filamento positivo, con diametro compreso tra 80 e 160 nm e dotati di involucro pericapsidico. Il nome Coronavirus è legato essenzialmente all’aspetto del virus esaminato al microscopio elettronico: la glicoproteina S, infatti, attraversando il pericapside, conferisce al virus il tipico aspetto “a corona”.
Sono descritti sette tipi di CoV in grado di infettare l’uomo, tutti appartenenti alla sottofamiglia delle Orthocoronavirinae e distinguibili, in base alle caratteristiche sierologiche e genotipiche, in 4 generi differenti: Alpha, Beta, Gamma e Delta (Tabella 1).
 Attualmente, solo i generi Alpha e Beta risulterebbero patogeni per l’uomo. Clinicamente, i primi quattro virus (HCoV-OC43, HCoV-OC43, HCoV-HKU1 e HCoV-NL63) sono responsabili del raffreddore comune e di sindromi simil-influenzali e/o gastrointestinali, mentre MERS-CoV, SARS-CoV e SARS-CoV-2 sono responsabili di sintomatologie più gravi a carico principalmente delle basse vie respiratorie e del polmone. Il 31 dicembre 2019, le autorità sanitarie cinesi hanno notificato un focolaio di casi di polmonite ad eziologia non nota nella città di Wuhan (Provincia dell’Hubei, Cina) successivamente attribuito ad un nuovo coronavirus (provvisoriamente chiamato 2019-nCoV) attualmente classificato SARS CoV-2. Questo virus è responsabile di una grave polmonite simile a quella da SARS-CoV, configurando un quadro di Severe Acute Respiratory Infection (SARI) o di sindrome da distress respiratorio acuto (Acute Respiratory Distress Syndrome, ARDS), con la tendenza, in soggetti suscettibili o affetti da altre comorbosità, a promuovere una grave reazione infiammatoria con “tempesta a cascata delle citochine” e conseguente possibile reazione di coagulazione intravascolare disseminata. L’11 marzo 2020 l’Organizzazione Mondiale della Sanità (OMS) ha dichiarato il focolaio internazionale di infezione da nuovo coronavirus SARS-CoV-2 come pandemia.
Attualmente, solo i generi Alpha e Beta risulterebbero patogeni per l’uomo. Clinicamente, i primi quattro virus (HCoV-OC43, HCoV-OC43, HCoV-HKU1 e HCoV-NL63) sono responsabili del raffreddore comune e di sindromi simil-influenzali e/o gastrointestinali, mentre MERS-CoV, SARS-CoV e SARS-CoV-2 sono responsabili di sintomatologie più gravi a carico principalmente delle basse vie respiratorie e del polmone. Il 31 dicembre 2019, le autorità sanitarie cinesi hanno notificato un focolaio di casi di polmonite ad eziologia non nota nella città di Wuhan (Provincia dell’Hubei, Cina) successivamente attribuito ad un nuovo coronavirus (provvisoriamente chiamato 2019-nCoV) attualmente classificato SARS CoV-2. Questo virus è responsabile di una grave polmonite simile a quella da SARS-CoV, configurando un quadro di Severe Acute Respiratory Infection (SARI) o di sindrome da distress respiratorio acuto (Acute Respiratory Distress Syndrome, ARDS), con la tendenza, in soggetti suscettibili o affetti da altre comorbosità, a promuovere una grave reazione infiammatoria con “tempesta a cascata delle citochine” e conseguente possibile reazione di coagulazione intravascolare disseminata. L’11 marzo 2020 l’Organizzazione Mondiale della Sanità (OMS) ha dichiarato il focolaio internazionale di infezione da nuovo coronavirus SARS-CoV-2 come pandemia.
È bene evidenziare che SARS-CoV-2 è un nuovo ceppo di coronavirus. Dal punto di vista strutturale, infatti, SARS-CoV-2 condivide solo il 79,5% della sequenza genica di SARS-CoV e penetra all’interno delle cellule legandosi principalmente allo stesso recettore ACE2, sebbene altre modalità di link recettoriale siano allo studio. La sua diffusività e potenzialità epidemica e pandemica è legata, dunque, all’assenza di una memoria immunologica sviluppata nella popolazione, anche parziale, con assenza di risposta reattiva immediata da parte del sistema immunitario. SARS-CoV-2 ha un tasso di letalità, in realtà, più basso rispetto agli altri coronavirus (4-6%), tuttavia è molto più contagioso (R0>2,5 nella fase iniziale; R0 corrisponde al “numero di riproduzione di base” che rappresenta il numero medio di infezioni secondarie prodotte da ciascun individuo infetto in una popolazione che non mai venuta a contatto con il nuovo patogeno. Il parametro misura la potenziale trasmissibilità di una malattia infettiva) e si è diffuso in tutto il mondo in modo più rapido e più capillare.
La trasmissione è interumana, purtuttavia, alcuni studi rilevano presente il virus anche sulle mucose di animali domestici (es. cani e gatti), sebbene non ne sia stata provata, ad oggi, una trasmissione inversa diretta (3). Le principali modalità di contagio, come per altri virus di uguali dimensioni e caratteristiche ed in considerazione della sintomatologia iniziale prevalente, sono da associarsi all’infezione attraverso droplet e dunque in relazione alle goccioline di saliva ed all’aerosol delle secrezioni prodotte dalle vie aeree superiori di un soggetto contagioso. Da questa fonte di trasmissione, già in fase di incubazione (4-7 giorni in media, fino a 48 ore sino a circa 11 giorni), e da 24 a 48 ore precedenti la comparsa di segni e sintomi quando presenti, poiché l’infezione può decorrere in modo del tutto asintomatico o pauci-sintomatico, droplet possono essere diffuse e veicolate vettorialmente da tosse e/o starnuti, od anche attraverso il cantare od il parlare con enfasi.
Un altro meccanismo di trasmissione ad oggi riconosciuto è il contatto diretto ravvicinato, toccando con le mani contaminate la mucosa di bocca, naso e occhi. Sulla base delle informazioni attualmente disponibili, è stato dimostrato che la persistenza di CoV umani su superfici, in condizioni sperimentali, presenta una variabilità legata al materiale od alla matrice su cui si vengono a trovare e dipende dalla concentrazione, e da fattori ambientali quali temperatura e umidità (4). Altri dati sperimentali sono stati prodotti in due recenti studi. Chin et al. hanno dimostrato che in condizioni controllate di laboratorio, SARS-CoV-2 infettante era rilevato per periodi inferiori alle 3 ore su carta (carta da stampa e per uso igienico), fino a 24 ore su legno e tessuti, e per periodi più lunghi su superfici lisce quali acciaio e plastica (3-4 giorni) (5). Il virus persisteva fino a 7 giorni sul tessuto delle mascherine chirurgiche. van Doremalen et al. hanno dimostrato che il virus infettante è rilevabile, in condizioni di laboratorio, a 21-23°C e con un’umidità relativa del 40%, fino a 4 ore su rame, 24 ore su cartone, 48 ore su l’acciaio e 72 ore su plastica (6). Una corretta igiene delle mani e delle superfici è pertanto indispensabile per la prevenzione dell’infezione. Per quanto riguarda la disinfezione delle superfici è dimostrato che disinfettanti contenenti alcol (etanolo) o a base di cloro (candeggina) sono in grado di uccidere il virus, annullando rapidamente la sua capacità infettante, ma debbono essere scelti in base alla reattività e degradabilità del materiale di cui è costituita la superficie. Per informazioni aggiuntive sui disinfettanti efficaci contro SARS-CoV-2 consultare i Rapporti ISS COVID-19. Inoltre, sul sito della Environmental Protection Agency degli Stati Uniti D’America (US-EPA) è disponibile una lista aggiornata dei disinfettanti utilizzabili contro SARS-CoV-2 (https://www.epa.gov/pesticide- registration/list-n-disinfectants-use-against-sars-cov-2).
L’evidenza di manifestazioni cliniche di tipo gastroenterico per il SARS-CoV-2, pone inoltre l’interrogativo circa la possibilità di trasmissione per via fecale-orale, a seguito del rilascio del virus nei reflui (7). Inoltre, diversi studi recenti hanno rilevato frammenti di RNA virale nelle feci (8-12) ed uno ha dimostrato presenza del SARS-CoV-2 infettivo in un campione di feci (13). Ad oggi non sono stati comunque segnalati casi di trasmissione fecale-orale del virus. In conclusione, sulla base delle conoscenze attuali, la trasmissione del SARS-CoV-2, avviene attraverso droplet, e per contatto, mentre al momento non ci sono prove certe per sostenere che il contagio da SARS-CoV-2 si diffonda via aerosol o per via fecale-orale.
Le particelle infettanti del SARS-CoV-2, veicolate attraverso l’aria, si possono presentare come singole unità di carica infettante virale, oppure come aggregati di singole unità virali o, generalmente, all’interno o sulla superficie di materiale biologico definito “carrier” (le cosiddette goccioline di Flügge derivanti dalla saliva o dal muco nasale e/o dall’espettorato faringeo e bronchiale), od ancora aggregate con cariche polari od adsorbite su superfici di materiali particellari inerti (Tabella 2).
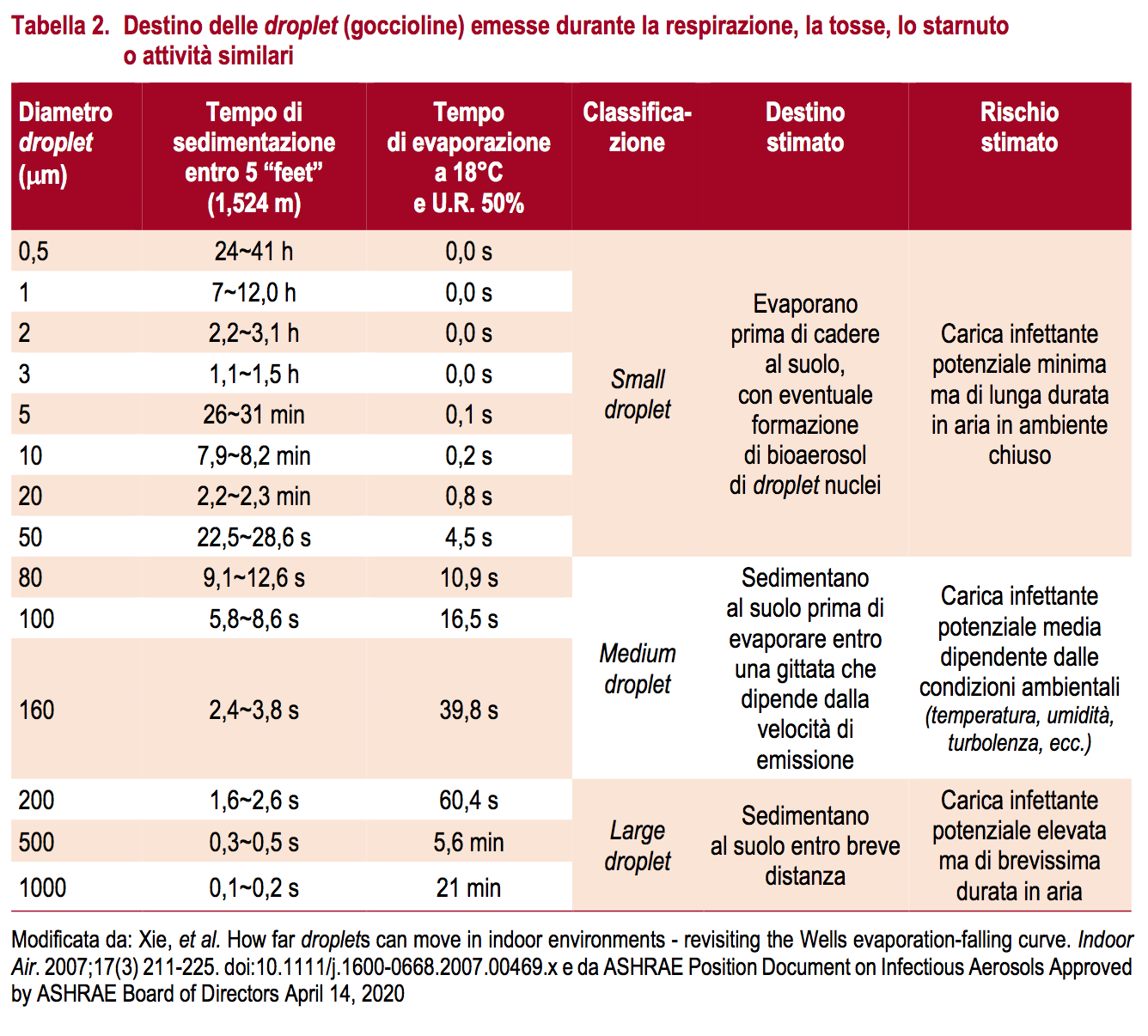 L’attività respiratoria comporta l’emissione di particelle di dimensioni variabili, con una distribuzione che dipende dalle condizioni di emissione (Tabelle 2 e 3). Poiché la probabilità che una gocciolina contenga virioni è proporzionale al suo volume (quindi alla terza potenza del diametro) ne deriva, che in aria il SARS- CoV-2 è veicolato attraverso “large droplet” che ricadono rapidamente al suolo (Tabella 2). Una parte delle unità virali possono essere emesse, altresì, attraverso “medium e small droplet” che, per le loro dimensioni, possono persistere in aria per un tempo prolungato, formando aerosol di droplet nuclei (Tabella 2).
L’attività respiratoria comporta l’emissione di particelle di dimensioni variabili, con una distribuzione che dipende dalle condizioni di emissione (Tabelle 2 e 3). Poiché la probabilità che una gocciolina contenga virioni è proporzionale al suo volume (quindi alla terza potenza del diametro) ne deriva, che in aria il SARS- CoV-2 è veicolato attraverso “large droplet” che ricadono rapidamente al suolo (Tabella 2). Una parte delle unità virali possono essere emesse, altresì, attraverso “medium e small droplet” che, per le loro dimensioni, possono persistere in aria per un tempo prolungato, formando aerosol di droplet nuclei (Tabella 2).
 Ciò comporta la possibilità di trasporto a distanze superiori per quantità diverse a seconda della modalità di emissione in ambiente. In tal modo le small droplet e i droplet nuclei possono persistere nell’area respiratoria dei soggetti che le emettono, facilitate dalla maggiore mobilità di queste particelle in forza del loro minore diametro aerodinamico, disponibili per inalazione diretta da chi sia a contatto ravvicinato; mentre le large droplet, attraverso sedimentazione su superfici, dopo tempo variabile, possono essere trasmesse indirettamente mediante risospensione o contatto con il fomite, da cui la trasmissione per contaminazione da contatto delle mucose. Infine, una tipologia di trasmissione aerogena (airborne) si può verificare, in ambiente sanitario, per generazione di aerosol forzato a seguito di specifiche procedure, quali, ad esempio, intubazione, tracheotomia, o ventilazione indotta, per le quali l’OMS raccomanda precauzioni specifiche per trasmissione aerea (14).
Ciò comporta la possibilità di trasporto a distanze superiori per quantità diverse a seconda della modalità di emissione in ambiente. In tal modo le small droplet e i droplet nuclei possono persistere nell’area respiratoria dei soggetti che le emettono, facilitate dalla maggiore mobilità di queste particelle in forza del loro minore diametro aerodinamico, disponibili per inalazione diretta da chi sia a contatto ravvicinato; mentre le large droplet, attraverso sedimentazione su superfici, dopo tempo variabile, possono essere trasmesse indirettamente mediante risospensione o contatto con il fomite, da cui la trasmissione per contaminazione da contatto delle mucose. Infine, una tipologia di trasmissione aerogena (airborne) si può verificare, in ambiente sanitario, per generazione di aerosol forzato a seguito di specifiche procedure, quali, ad esempio, intubazione, tracheotomia, o ventilazione indotta, per le quali l’OMS raccomanda precauzioni specifiche per trasmissione aerea (14).
A tal riguardo, è bene, di fatto, considerare che gli elementi basilari per una corretta definizione delle modalità di diffusione in ambiente delle componenti virali, tra cui SARS-CoV-2, passa attraverso una correlazione, non solo con la temperatura e l’umidità relativa dell’aria ambiente, ma anche attraverso il tasso di ricambio dell’aria, la direzione e l’intensità dei flussi d’aria e infine, l’aerodinamica delle goccioline in cui è presente il virus, potendo queste variabili influenzare fortemente la distanza di diffusione e di caduta ed il tempo di persistenza in aria.
In particolare, la potenziale presenza in ambiente, in cui vi sia un soggetto contagioso per COVID-19, di droplet nuclei infettanti, contemporaneamente alla presenza di un impianto di ventilazione/climatizzazione in funzione, comporta il rischio che il SARS-CoV-2 possa essere veicolato a distanza, attraverso le condotte di distribuzione dell’aria, quando presenti, o persistere in ambiente, particolarmente in presenza di impianti di climatizzazione locali che ricircolano l’aria.
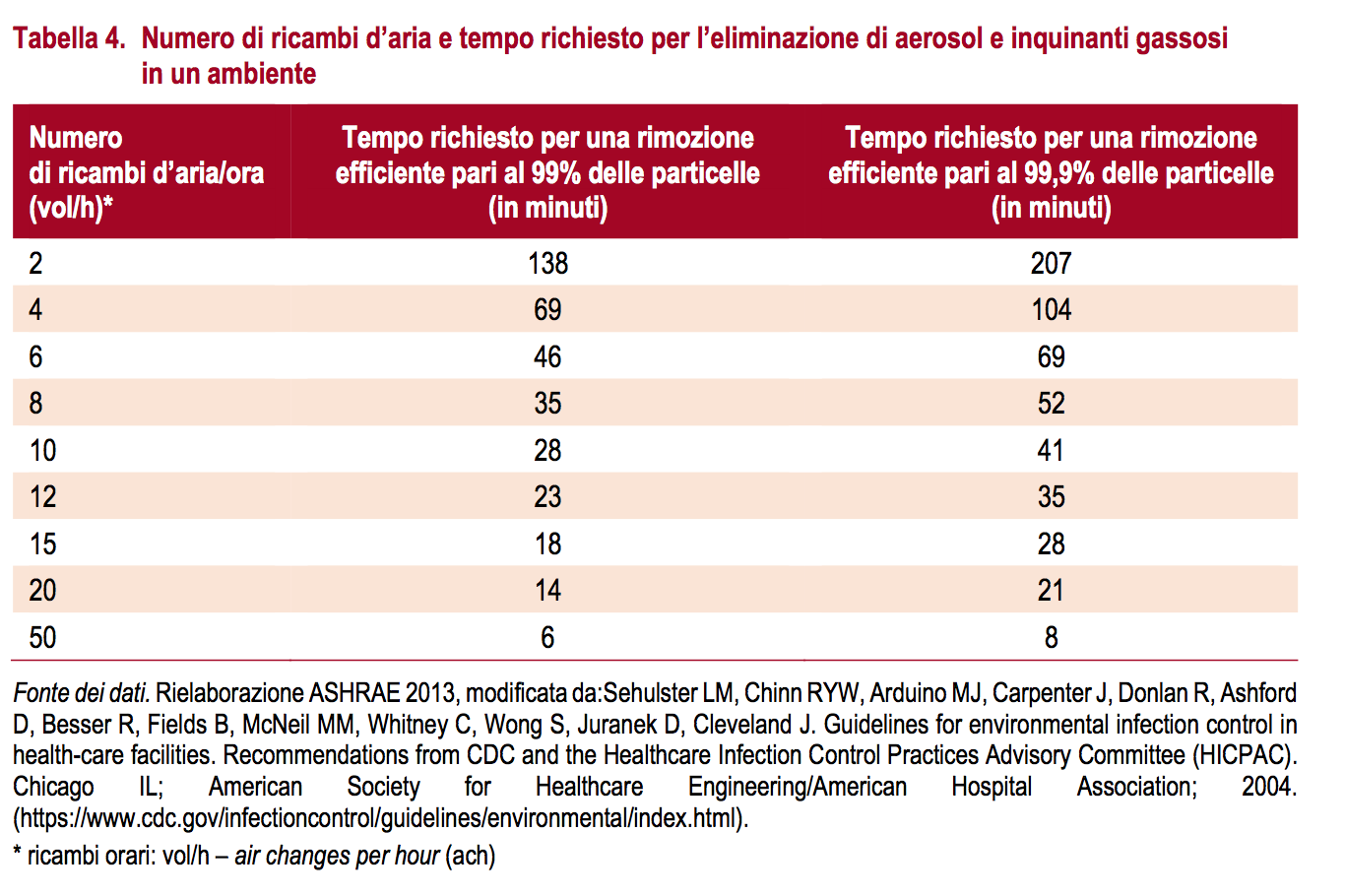
A scapito del ricambio con aria naturale (es. aprendo la finestra, quando possibile), con conseguente minore diluizione dell’aria, per mantenere la temperatura desiderata e a fini energetici, viene generalmente privilegiato il ricircolo dell’aria dagli impianti, con conseguente potenziale re-immissione nell’ambiente di aria contaminata e quindi aumento della probabilità di trasmissione del virus. Quanto sia significativo l’impatto del ricambio dell’aria per ventilazione (naturale od artificiale) sulla diluizione della carica infettante virale può essere ricavato dalla Tabella 4 in cui è possibile rilevare il rapporto tempo/efficienza di pulizia dell’aria per particelle sospese (aerosol) e inquinati gassosi con una rimozione del 99% o del 99,9% di esse.
Nel 2003, durante l’epidemia di SARS-CoV, è stato dimostrato che procedure a rischio di produzione di aerosol risultavano associate ad un aumentato rischio di trasmissione della malattia (15). Per quanto riguarda il SARS-CoV-2, studi recenti basati su campionamenti dell’aria in ambienti sanitari nelle immediate vicinanze di pazienti affetti da COVID-19, con carica virale significativa nelle loro secrezioni respiratorie, non hanno rilevato tracce di RNA del virus; al contrario, RNA virale è stato identificato su superfici nelle immediate vicinanze di pazienti COVID-19 (16, 17). In particolare, Ong et al. hanno dimostrato presenza di RNA virale su diverse superfici nelle stanze di pazienti sintomatici (sponda del letto, armadio, sedia, porte, finestre, ecc.), nei bagni (lavandino, toilette, maniglia della porta) prima della pulizia ordinaria; campioni di aria risultavano invece negativi nonostante l’entità della contaminazione ambientale. I tamponi prelevati dalle griglie di ripresa dell’aria sono risultati positivi, suggerendo che i virus possono essere spostati dal flusso d’aria ed essere depositati a distanza. Una positività è stata inoltre evidenziata sulla superficie dei copriscarpe del personale medico. È comunque importante sottolineare che il rilevamento di RNA in campioni ambientali, basato sull’uso di metodi molecolari come la PCR, non è indicativo della presenza di virus vitali, capaci di essere trasmissibili e infettanti.
Un altro studio effettuato su oggetti e superfici (regolarmente disinfettati) in diverse aree in ospedali con pazienti COVID-19 (aree pulite, reparti generici, o reparti di terapia intensiva) non ha rilevato tracce di RNA né su superfici, né sui DPI dello staff medico. RNA è stato invece rilevato in acque reflue grezze, ma non nelle acque reflue dopo disinfezione; nelle acque reflue disinfettate inoltre è stata dimostrata assenza di virus vitale mediante uso di colture cellulari, a dimostrazione che trattamento e disinfezione dei reflui eliminano il rischio di trasmissione fecale-orale (18).
Uno studio recente ha dimostrato che il SARS-CoV-2 aerosolizzato in condizioni di laboratorio può sopravvivere fino a tre ore (19), mentre il 99% di virus infettante, trasportato da un mezzo che simulava la saliva, era inattivato dopo 6, 8 minuti se esposto alla luce solare (20).
Tuttavia, è importante sottolineare che un nebulizzatore ad alta potenza non riflette le normali condizioni di tosse o starnuti, né riflette le procedure che generano aerosol in ambito clinico. Pertanto, al momento non ci sono prove per sostenere che il contagio da SARS-CoV-2 si diffonda via aerosol e i risultati preliminari devono essere interpretati con cautela.
L’OMS sottolinea inoltre che, dall’analisi svolta su oltre 75.000 casi di COVID-19 in Cina, non sono emersi casi di contagio attraverso aerosol (21, 22) e pertanto continua a raccomandare precauzioni per la trasmissione via (large) droplet, limitando le precauzioni airborne ai casi particolari legati alle specifiche procedure in ambito ospedaliero, descritte precedentemente (23). Tuttavia, la trasmissione attraverso l’aria non si può escludere, ed è necessario tenerla in considerazione in studi futuri e come fattore di rischio (Tabella 5).
Sintomatologia clinica ed evoluzione della COVID-19
I sintomi di esordio, spesso aspecifici e simil-influenzali, nel 90% dei casi si presentano in forma sindromica, causando disturbi lievi, difficilmente associabili in forma patognomonica al virus, fino a quadri rapidamente ingravescenti, rappresentati principalmente da una forma variante di polmonite interstiziale e ad una reazione auto-infiammatoria con attivazione delle cascate di citochine in forma massiva e dell’asset complemento/fattori coagulazione intravascolare. I sintomi di esordio più comuni sono:
Iperpiressia (≥88% dei casi) anche elevata, ≥39°C
Malessere generale (tra il 44 e l’80% dei casi)
Tosse secca (≥ 68% dei casi), più raramente produttiva (≤33% dei casi) Dispnea (≤ 19% dei casi)
Mialgia e artralgia (≤15% dei casi)
Faringodinia (≤ 14% dei casi)
Cefalea (≤ 14% dei casi)
Differentemente dagli altri coronavirus umani sono rari i sintomi gastrointestinali quali nausea e vomito (≤5% dei casi) mentre appare più frequente la diarrea (anche come sintomo di esordio unico o concomitante e successivo ai sintomi respiratori) che in un recente studio di metanalisi è stata indicata al 10,4% di incidenza su 3042 pazienti tra gli studi analizzati (variando in modo ampio tra il 2 ed il 50% dei casi, sebbene lo studio che cita quest’ultimo valore abbia tenuto in considerazione solo 4 soggetti) ed associata per lo più alla presenza di ACE2 recettori sui tratti intestinali (7). In circa il 30% dei pazienti positivi al test in Corea del Sud, è stata osservata la presenza di iposmia od anosmia (perdita dell’olfatto) ed in circa il 10-15% dei casi l’ageusia (perdita del gusto) come possibili sintomi all’esordio. Pur tuttavia, molti virus che causano il raffreddore comune sono noti per causare altrettanta perdita post-infettiva dell’olfatto associata ad infezioni del tratto respiratorio superiore, rendendo indeterminata l’evidenza di una associazione certa tra anosmia e il virus. La COVID-19 tende ad evolvere con una sintomatologia lieve simil-influenzale sino ad una polmonite progressivamente ingravescente, generando in alcuni soggetti fragili, prevalentemente in anziani (≥ 65 anni), con co-morbosità ma non esclusivamente (sia nell’epidemia cinese quanto in quella italiana, sono comunque descritti numerosi casi e decessi anche in soggetti giovani e in adulti con età ≤65 anni in apparente stato di benessere fisico), senza una significativa distinzione di genere, uno stato di Sindrome da Distress Respiratorio Acuto (ARDS-nel 15-30% dei casi, con manifestazione sintomatologica dopo circa 9 giorni quale valore mediano), possibili sovra-infezioni batteriche con compromissione multi-organo a cascata: insufficienza renale, ischemia del miocardio, coma con neuropatia centrale e/o periferica, ipotensione e shock settico con possibile Coagulazione Intravascolare Disseminata, e conseguente decesso della persona. Seguendo l’evoluzione dell’infezione da SARS-CoV-2, l’OMS ha indicato 4 forme di decorso clinico, leggermente modificate in campo nazionale dal Ministero della Salute e dalle Società Scientifiche, caratterizzate da un quadro sintomatologico e clinico lieve sino ad un quadro severo e poi critico, a sua volta suddiviso, in genere, in tre stadi a seconda dell’indice di ossigenazione e della capacità di risposta polmonare.
Sistemi di ventilazione e di climatizzazione
Di seguito vengono descritti i principali componenti dei sistemi di ventilazione e di climatizzazione che possono favorire movimentazione dell’aria in ambienti indoor, comprese le cappe di aspirazione di uso domestico.
Unità di trattamento aria (UTA)
Le UTA sono dispositivi impiegati nel trattamento e nella circolazione dell’aria all’interno degli edifici, quale parte integrante del sistema di riscaldamento, ventilazione e condizionamento dell’aria (HVAC, acronimo del termine anglosassone Heating, Ventilation, and Air Conditioning system).
Sono fondamentalmente costituite da un contenitore in pannelli isolanti con rivestimento metallico, nel quale sono presenti i seguenti elementi, elencati in funzione della loro disposizione prevalente a partire dal punto di ingresso dell’aria sottoposta a trattamento:
- una o più batterie di filtri, costituite da elementi filtranti con grado di filtrazione da grossolano a fine ISO Coarse, ISO ePM10, ISO ePM2,5 e ISO ePM1 (UNI EN ISO 16890); la sostituzione o rigenerazione dell’elemento filtrante deve essere programmata con periodicità adeguata a garantire il corretto esercizio, oppure attuata in relazione all’effettiva usura, mediante monitoraggio della pressione differenziale attraverso il filtro;
- una o più batterie alettate (generalmente rame-alluminio) di riscaldamento e/o di raffreddamento, per il controllo della temperatura e la deumidificazione;
- un umidificatore di tipo evaporativo, a vapore, nebulizzazione, ultrasuoni o pacco bagnato, per l’umidificazione in periodo invernale;
- uno o più ventilatori, per la movimentazione dell’aria trattata;
- altri dispositivi per la regolazione del flusso di aria, il recupero energetico, il controllo del processo,
- l’attenuazione acustica, nonché eventuali ulteriori stadi di filtrazione HEPA e ULPA.
Le UTA, collocate abitualmente all’interno dell’edificio, in appositi locali tecnici, o sulla copertura, sono normalmente collegate ad un sistema di canalizzazioni di distribuzione dell’aria nell’edificio, nonché alle eventuali canalizzazioni di ripresa. In funzione della modalità operativa (aria primaria o tutt’aria), una parte più o meno significativa dell’aria di ripresa dell’UTA viene ricircolata, mentre è generalmente sempre prevista una quota significativa di aria di rinnovo prelevata all’esterno dell’edificio. In casi particolari, la circolazione dell’aria tra l’edificio e l’UTA avviene direttamente senza canalizzazioni. Una corretta gestione dell’impianto e interventi regolari di pulizia e manutenzione sono i mezzi con cui assicurare la buona qualità dell’aria fornita agli ambienti serviti.
Ventilconvettori o unità terminali idroniche del tipo fan coil
I ventilconvettori, noti anche col termine anglosassone di fan coil, sono dei terminali per il controllo della temperatura ambiente, ad uso locale, costituiti da un filtro grossolano per l’aria, uno scambiatore di calore alettato per il riscaldamento o il raffreddamento dell’aria, un ventilatore e una vaschetta di raccolta per lo scarico della condensa eventualmente prodotta in fase di raffreddamento. I componenti sono racchiusi in un mobiletto dotato di griglie per l’ingresso e l’uscita dell’aria. I ventilconvettori sono situati all’interno o in prossimità dello spazio da condizionare con immissione diretta dell’aria nella zona o attraverso canalizzazione di modesta estensione. Trattano esclusivamente l’aria presente nei singoli locali dell’edificio.
I ventilconvettori si distinguono in:
- dispositivi a bassa pressione (prevalenza), privi di canalizzazione; sono dotati di filtri grossolani, ISO Coarse, (tipicamente G3, in grado di trattenere dall’80% al 90% del particolato);
- dispositivi ad alta pressione (prevalenza), concepiti per l’utilizzo di canalizzazioni di mandata e ripresa; possono essere dotati di filtri a media efficienza (tipicamente fino a M6, in grado di trattenere tra il 55% e il 65% di materiale particolato PM2,5 e del 60 % di PM10).
I ventilconvettori devono essere sottoposti ad interventi di pulizia e manutenzione al fine di prevenire la contaminazione degli ambienti serviti a seguito del rilascio di contaminanti chimici e microbiologici da filtri esausti.
Climatizzatori ad espansione diretta o del tipo a split
Per climatizzatore ad espansione diretta si intende un sistema costituito da un’unità esterna e una o più unità interne (terminali o split) collegate tra di loro da tubi, all’interno dei quali fluisce un gas frigorifero (R407c, R410a o R32).
L’unità esterna (contenente il compressore, un ventilatore e uno scambiatore di calore condensatore/evaporatore) scambia calore con l’aria esterna.
L’unità interna, similare ad un ventilconvettore, è costituita da un filtro grossolano dell’aria, uno scambiatore di calore alettato evaporatore/condensatore, un ventilatore e una vaschetta di raccolta per lo scarico della condensa eventualmente prodotta in fase di raffreddamento, nel funzionamento come evaporatore. I componenti sono racchiusi in un mobiletto dotato di griglie per l’ingresso e l’uscita dell’aria. Gli split sono situati all’interno o in prossimità dello spazio da condizionare con immissione diretta dell’aria nell’ambiente o attraverso canalizzazione di modesta estensione. Trattano esclusivamente l’aria presente nei singoli locali dell’edificio.
Gli split si possono distinguere in:
- dispositivi a bassa pressione (prevalenza), privi di canalizzazione; sono dotati di filtri grossolani, ISO Coarse, (tipicamente G3, in grado di trattenere dall’80% al 90% del particolato);
- dispositivi ad alta pressione (prevalenza), concepiti per l’utilizzo di canalizzazioni di mandata e ripresa; possono essere dotati di filtri a media efficienza (tipicamente fino a M6, in grado di trattenere tra il 55% e il 65% di materiale particolato PM2,5 e del 60 % di PM10).
Gli split devono essere sottoposti ad interventi di pulizia e manutenzione al fine di prevenire la contaminazione degli ambienti serviti a seguito del rilascio di contaminanti chimici e microbiologici da filtri esausti.
Climatizzatori portatili monoblocco
Sono dispositivi per il trattamento locale dell’aria facilmente trasportabili in tutti gli ambienti di un edificio, fermo restando la necessità di espellere all’esterno l’aria calda mediante un apposito tubo flessibile da collocare tra i serramenti della stanza, al di sotto delle tapparelle o attraverso un foro realizzato sul vetro o nella parete.
Questa tipologia di dispositivi presenta lo stesso tipo di funzionamento dei climatizzatori a split e deve essere sottoposta alle medesime operazioni di pulizia ordinarie e straordinarie.
Cappe aspiranti e a ricircolo
Le cappe aspiranti installate nelle cucine in corrispondenza dei piani cottura hanno la funzione di aspirare i fumi e i vapori prodotti durante la preparazione dei cibi, eliminando gli odori e i prodotti della combustione.
In base a quanto stabilito dal Testo unico dell’edilizia (DPR 6 giugno 2001 n. 380), la loro installazione è obbligatoria in tutte le abitazioni e gli esercizi commerciali al cui interno siano presenti dei piani di cottura a gas, mentre è consigliata per piani cottura senza fiamma (es. ad induzione). La normativa impone l’installazione di una cappa aspirante connessa ad una canna fumaria attraverso la quale vengono espulsi fumi e vapori all’esterno dell’edificio. In alternativa, laddove per motivi di spazio o di morfologia dell’edificio non fosse possibile installare una canna fumaria, è consentito optare per una cappa a ricircolo o filtrante, capace di rimettere in circolo l’aria aspirata nel locale, previa purificazione con appositi filtri, unitamente ad un sistema meccanico di ventilazione (UNI 7129).
Il sistema di filtraggio è composto da due diverse tipologie di filtri: i filtri anti-grasso, in grado di catturare aerosol originati direttamente o per condensazione di oli e grassi, e i filtri anti-odori in grado di eliminare alcuni componenti gassosi. I primi si presentano sotto forma di pannelli amovibili e possono essere in metallo (acciaio o alluminio), con struttura a nido d’ape lavabile, o in fibra acrilica a perdere. I filtri anti-odori a carboni attivi hanno invece la funzione di adsorbire le molecole odorigene e altre sostanze volatili e non sono riciclabili.
La manutenzione periodica dei filtri riduce i rischi di potenziale contaminazione microbiologica dell’ambiente nel quale sono installate le cappe a ricircolo.
Modalità di contagio aerogeno mediato dagli impianti di climatizzazione e ventilazione
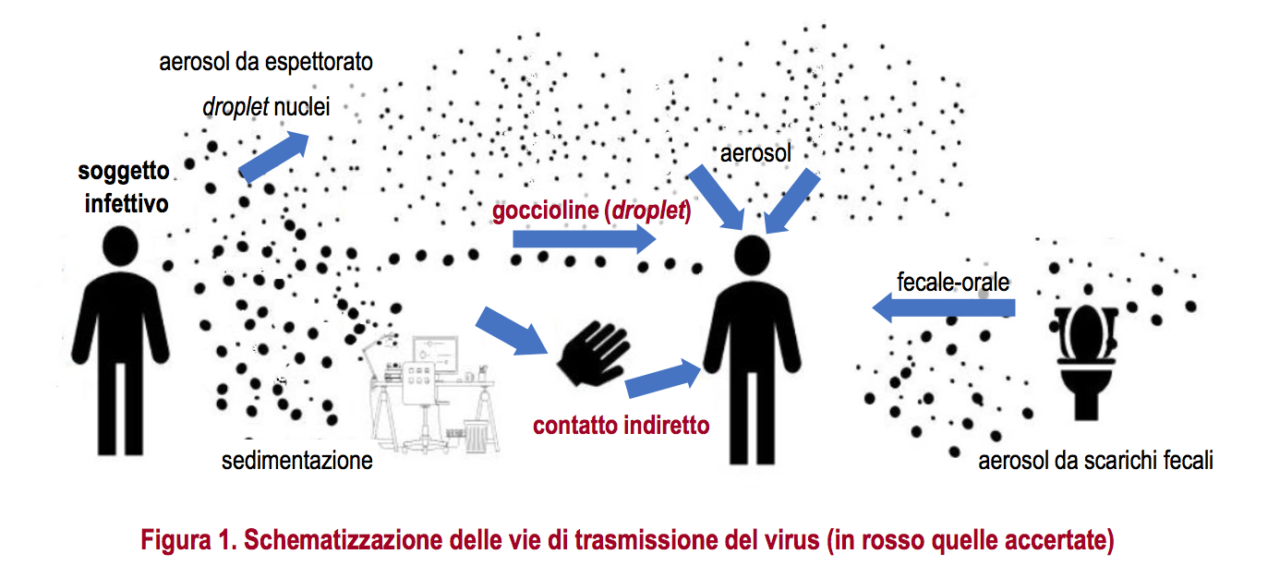
Come descritto sopra, tra le possibili vie di trasmissione del virus SARS-CoV-2 vi sono, le goccioline (droplet), il bioaerosol (droplet nuclei) di origine respiratoria e, potenzialmente, il bioaerosol originato dagli impianti di scarico fecali (Figura 1).
 Le emissioni respiratorie sono costituite da goccioline di vario diametro. Quelle più piccole evaporano rapidamente, formando un aerosol di nuclei residui, costituito dalle componenti non acquose dell’espettorato (circa 2% della massa espulsa) e dagli eventuali virus o altri patogeni. Il bioaerosol costituisce una frazione ridotta dell’espettorato, inferiore al 5%, come illustrato in Figura 2.
Le emissioni respiratorie sono costituite da goccioline di vario diametro. Quelle più piccole evaporano rapidamente, formando un aerosol di nuclei residui, costituito dalle componenti non acquose dell’espettorato (circa 2% della massa espulsa) e dagli eventuali virus o altri patogeni. Il bioaerosol costituisce una frazione ridotta dell’espettorato, inferiore al 5%, come illustrato in Figura 2.
Pertanto, il rischio di contagio associato all’aerosol è ridotto. Ciononostante, poiché rimane in sospensione a lungo, specie in assenza di adeguato ricambio dell’aria nell’ambiente, costituisce una concreta fonte di rischio.
Allo stato attuale, le evidenze disponibili in merito alle modalità di trasmissione del virus sono incomplete. In particolare, l’analisi delle possibili modalità di contagio tra gli ospiti di un ristorante a Guangzhou in China (24), in cui era presente una persona asintomatica che successivamente ha manifestato la COVID-19, in un locale privo di finestre e dotato di un impianto di climatizzazione unico per l’intera sala, ha evidenziato che: i contagiati, che non appartenevano al nucleo familiare del soggetto infetto, erano situati a distanze comprese tra 1 e 3 metri dalla sorgente; nell’ambiente erano presenti 83 persone tra ospiti e personale, ma tutte le persone che si trovavano al di fuori dell’area interessata dal getto d’aria dell’impianto di climatizzazione sono risultate negative. Le conclusioni sono state che la diffusione sia avvenuta per effetto della diffusione di goccioline (droplet) dal soggetto infetto, senza trasmissione per aerosol. Ciononostante, poiché vi sono state evidenze di diffusione tramite aerosol di altri coronavirus (25) (SARS-CoV, MERS- CoV), non si può ritenere nullo il rischio di tale ulteriori modalità di diffusione.
Pertanto, gli impianti di climatizzazione e di ventilazione possono mitigare o acuire il rischio di contagio aerogeno. Infatti, la movimentazione dell’aria in ambiente può incrementare la gittata delle gocce o determinare lo spostamento dell’aerosol verso una diversa porzione dell’ambiente, investendo altri occupanti e favorendone il contagio. L’immissione di aria esterna determina una diluizione dei patogeni, riducendo la carica virale media e quindi la probabilità di contagio, mentre il ricircolo può diventare fonte di rischio.
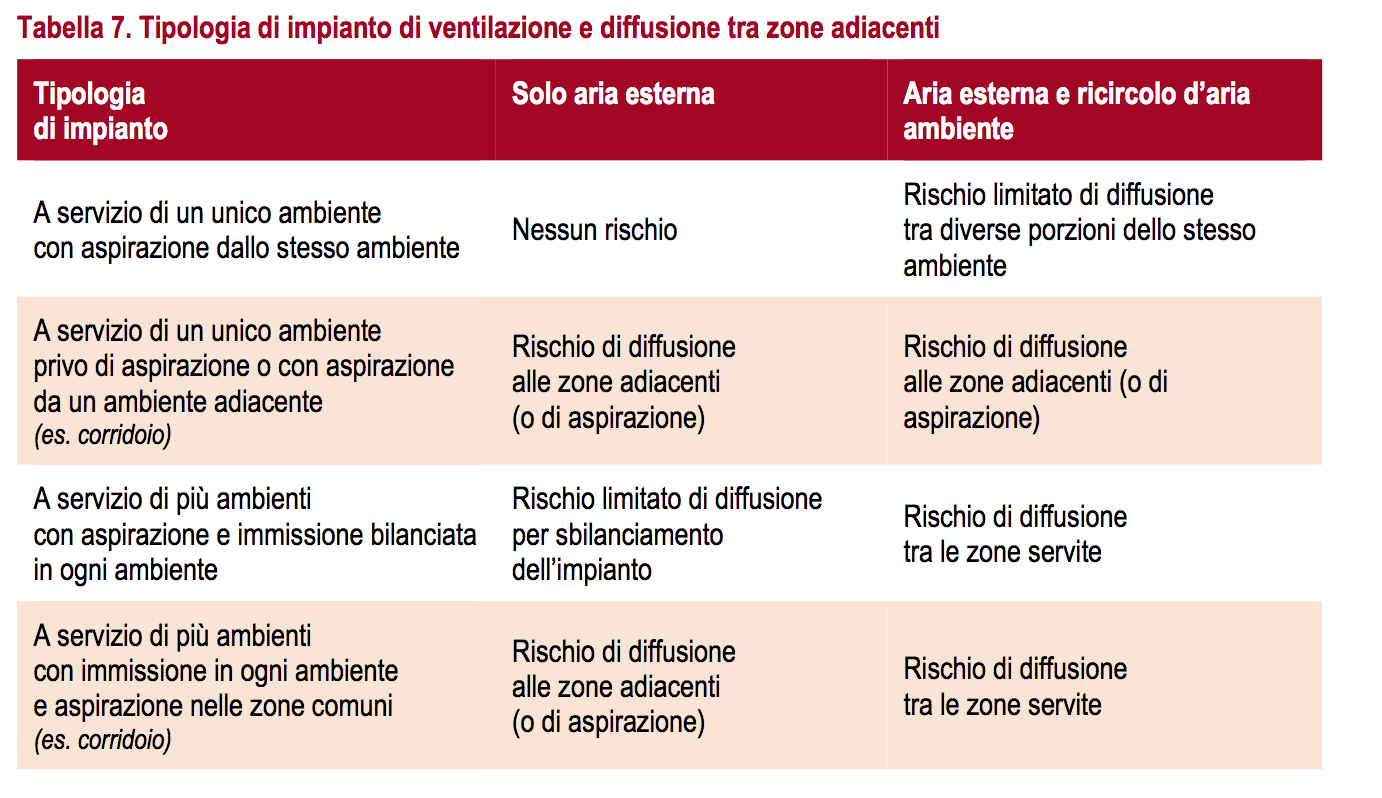
D’altra parte, l’impianto di ventilazione, qualora la ripresa dell’aria non avvenga nello stesso ambiente di immissione, in modo bilanciato, può comportare la diffusione dei patogeni verso gli ambienti adiacenti.
Quindi, la gestione dell’impianto di climatizzazione e di ventilazione deve essere adeguata alle caratteristiche dell’impianto e alla modalità d’uso degli ambienti.
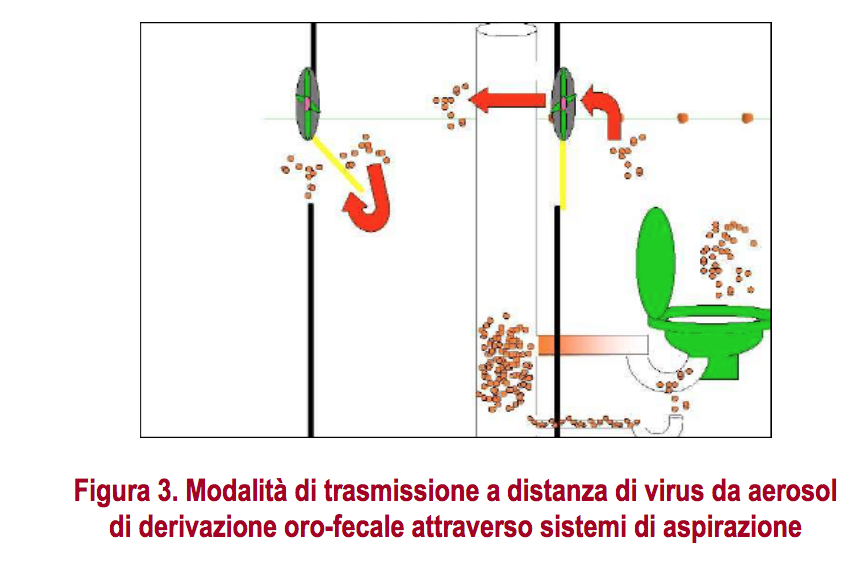
Nonostante vi siano indizi di contagio di altri coronavirus provenienti dall’aria esterna, la ridotta probabilità di contagio mediante aerosol, unitamente alla forte diluizione dei patogeni nell’aria esterna, consentono di considerarla adeguata per la ventilazione, anche in assenza di specifica filtrazione, negli ambienti civili ordinari (non ospedalieri). Particolare attenzione deve essere posta, comunque, in base all’esperienza dell’epidemia di SARS-COV, ad eliminare condizioni che possano determinare shunt o cortocircuiti di aria tra la presa d’aria esterna (di immissione in ambiente) e la condotta di espulsione all’esterno dell’aria ripresa dagli ambienti interni in impianti centralizzati. In particolare, evitando che le bocche di presa e di espulsione dell’aria siano ravvicinate, a breve distanza tra loro e contrapposte, ovvero evitando che i sistemi di ripresa dell’aria da ambienti non ventilati (es. bagni, magazzini, ecc.) siano posti in serie e verificando che le bocche di espulsione siano lontane dalle prese d’aria di immissione e ventilazione (Figura 3) (26).
Diffusione all’interno della medesima zona
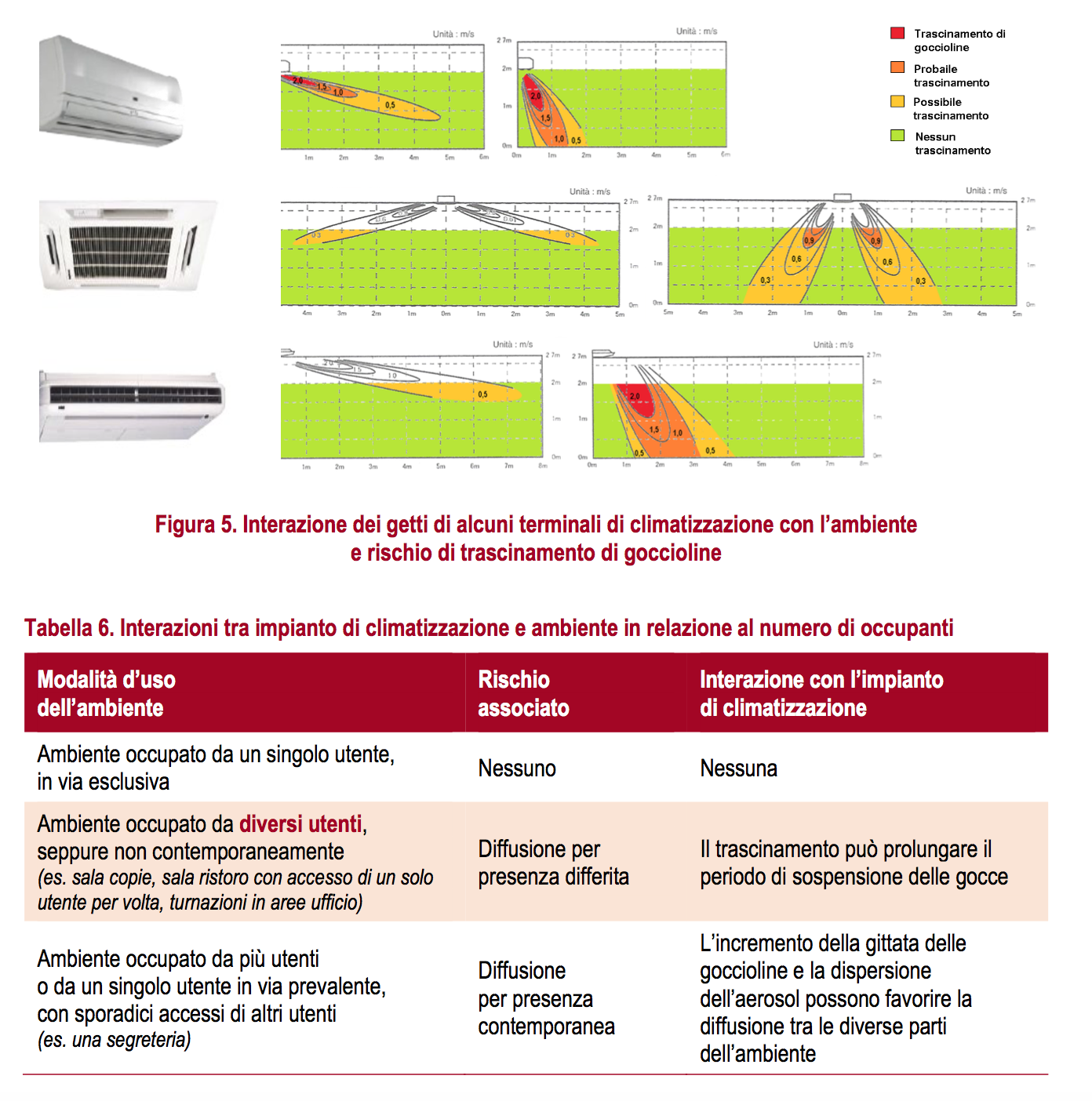
Gli impianti di ventilazione e i terminali di climatizzazione con immissione d’aria per ventilazione forzata (es., ventilconvettori, split, bocchette[1]Terminali di immissione dell’aria in ambiente per installazione a parete o in generale con superficie di immissione verticale, anemostati[2]Terminali di immissione dell’aria in ambiente per installazione a controsoffitto o in generale con superficie di immissione orizzontale, ecc.) determinano la formazione di getti d’aria in ambiente che possono interagire con le emissioni dovute alla respirazione. L’entità dell’interazione dipende dalla dimensione delle gocce e dalla velocità dell’aria, come illustrato in Figura 4.
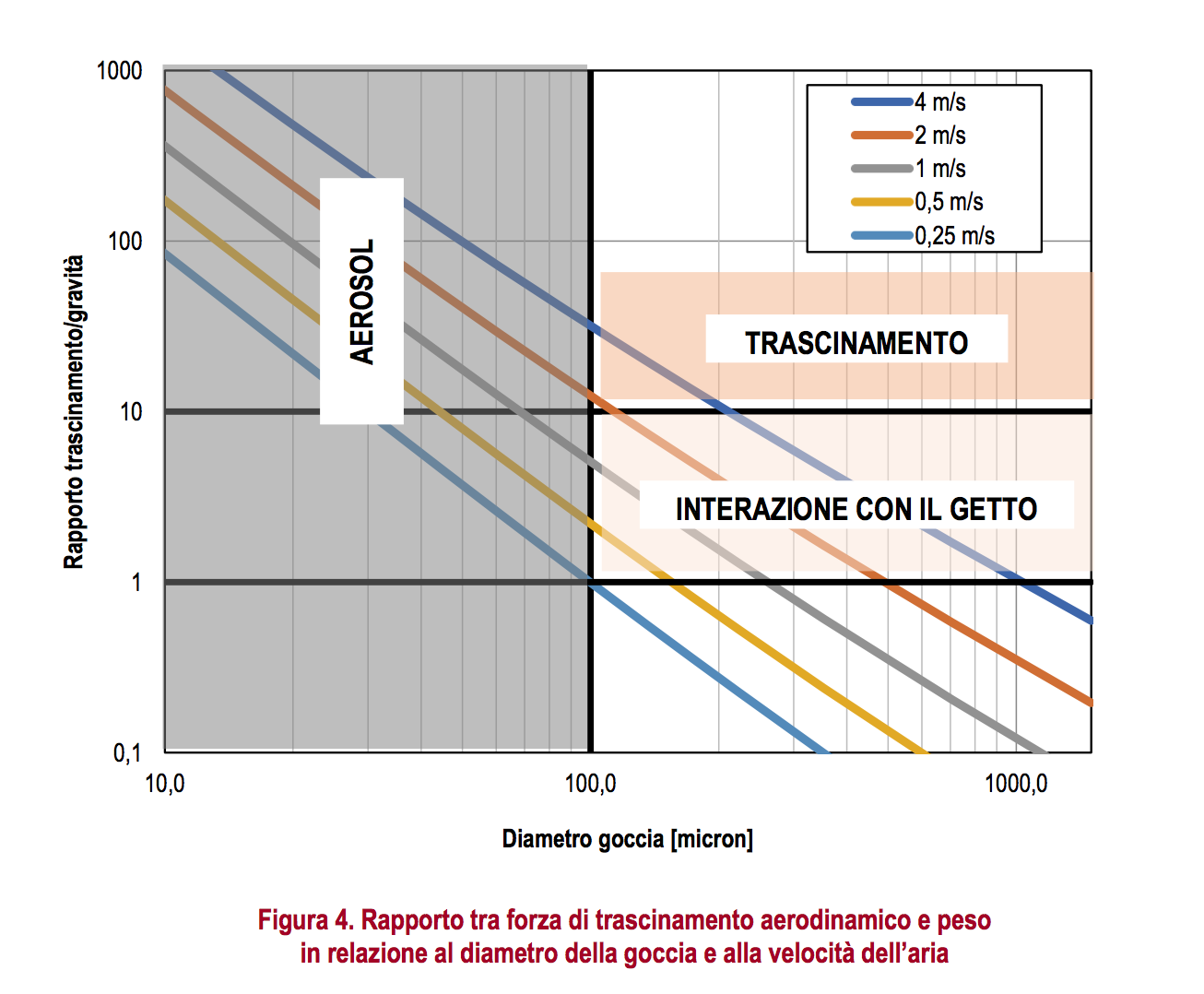 Velocità superiori a 0,25 m/s determinano interazione con il getto. Velocità superiori a 2 m/s determinano il trascinamento di gocce che non formano aerosol, aumentando in modo significativo il rischio di sospensione di carica virale. Per velocità superiori a 0,25 m/s si ha un incremento della gittata delle gocce con conseguente riduzione dell’efficacia del distanziamento interpersonale.
Velocità superiori a 0,25 m/s determinano interazione con il getto. Velocità superiori a 2 m/s determinano il trascinamento di gocce che non formano aerosol, aumentando in modo significativo il rischio di sospensione di carica virale. Per velocità superiori a 0,25 m/s si ha un incremento della gittata delle gocce con conseguente riduzione dell’efficacia del distanziamento interpersonale.
Alcuni terminali di climatizzazione, esistenti sia come terminali ad espansione diretta (split) che come ventilconvettori (fan-coil), generano abitualmente getti d’aria di intensità rilevante all’interno dell’ambiente. Si riportano di seguito alcune esemplificazioni per diverse disposizioni dei getti e del relativo rischio di trascinamento di goccioline all’interno della zona occupata dalle persone (Figura 5, Tabella 6).
La rilevanza dell’interazione con i getti d’aria all’interno di un singolo ambiente dipende dal modo in cui sono utilizzati gli ambienti.
Si deve rammentare che l’intervento del personale che si cura della pulizia dei locali o di altri operatori rappresenta una condizione in cui l’ambiente risulta occupato da diversi utenti, salvo che ciò sia differito per un tempo sufficiente alla diluizione/inattivazione dell’eventuale bioaerosol diffuso e, comunque, anche sedimentato sulle superfici.
In ogni caso, il ricambio dell’aria in ambiente mediante immissione di aria esterna determina una riduzione della carica patogena eventualmente presente e quindi riduce il rischio di esposizione.
Diffusione tra zone distinte
La ventilazione può determinare il movimento di masse d’aria da un ambiente ad un altro adiacente, con trasporto dell’eventuale bioaerosol sospeso. Infatti, la portata d’aria in uscita da un ambiente è pari a quella immessa. Oltre che dagli impianti di ventilazione meccanica controllata di ogni genere, si avranno infiltrazioni in ingresso ed in uscita attraverso l’involucro edilizio, sia con l’esterno che con gli ambienti adiacenti. La movimentazione dell’aria dipende dalla differenza tra le pressioni ai due lati di ogni partizione che, in generale, dipende anche dalle specifiche condizioni climatiche (direzione ed intensità del vento, differenza di temperatura ed effetto camino degli edifici) oltre che dagli impianti aeraulici attivi.
Le seguenti indicazioni sono riferite ad impianti correttamente installati e oggetto di una regolare manutenzione e pulizia, conformi alla normativa vigente in materia, con particolare riguardo a sicurezza e igiene. Impianti obsoleti o vetusti, che non rispettino tali condizioni devono essere oggetto di un’adeguata manutenzione e pulizia prima del loro utilizzo.
Alfine di definire raccomandazioni operative per la gestione degli impianti di climatizzazione, deve essere tenuta in considerazione e valutata una matrice di rischio per la trasmissione di SARS-CoV-2, attraverso tali impianti. Tale matrice si basa su criteri epidemiologici correlati allo stato di diffusività tra la popolazione del virus (Rt) in una data Regione e sulla tipologia di occupanti gli ambienti climatizzati in riferimento al DM Salute 30/04/2020 (Tabella 8).
 Naturalmente deve essere presa in considerazione la possibilità che, nell’ambiente possa esserci la presenza di persone provenienti da altre Regioni/Province Autonome, anche transitoriamente, mentre in genere il riferimento è a:
Naturalmente deve essere presa in considerazione la possibilità che, nell’ambiente possa esserci la presenza di persone provenienti da altre Regioni/Province Autonome, anche transitoriamente, mentre in genere il riferimento è a:
- Occupanti abituali: persone che utilizzano l’ambiente in modo continuativo per diversi giorni consecutivi (es., impiegato, commessa)
- Occupanti occasionali: persone che utilizzano l’ambiente in modo saltuario o che non hanno utilizzato l’ambiente il giorno precedente (es. cliente di un negozio, partecipante ad una riunione)
Attraverso tali criteri è possibile costruire una matrice di rischio ambientale che, nel rispetto dell’utilizzo di mezzi di barriera o strumenti di protezione individuale ed il mantenimento della distanza fisica, possa tenere conto del grado di rischio in funzione dell’utilizzo dell’ambiente e della potenziale presenza di un soggetto positivo al SARS-CoV-2 (Tabella 9).
Esempi delle modalità di occupazione definite in tabella possono essere, tra gli altri:
- Ufficio senza presenza di ospiti
- Ristorante, parrucchiere, sala riunioni, cinema, teatro (zona spettatori)
- Officina (senza postazioni individuali), cucina di ristorante
- Negozio con esposizione, bar, atrio/hall, stazione ferroviaria, aeroporto, museo
- Attività di assistenza medico-sanitaria
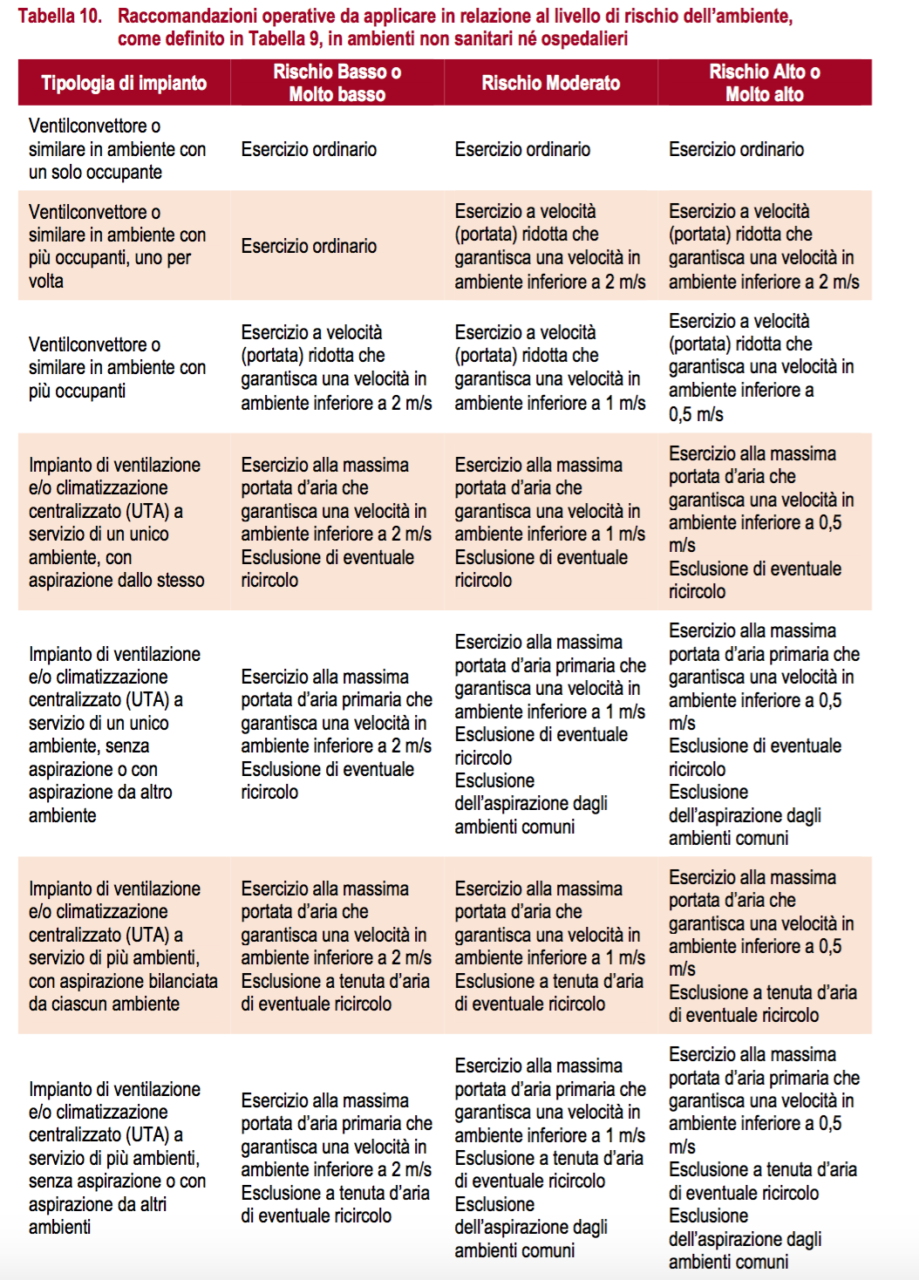
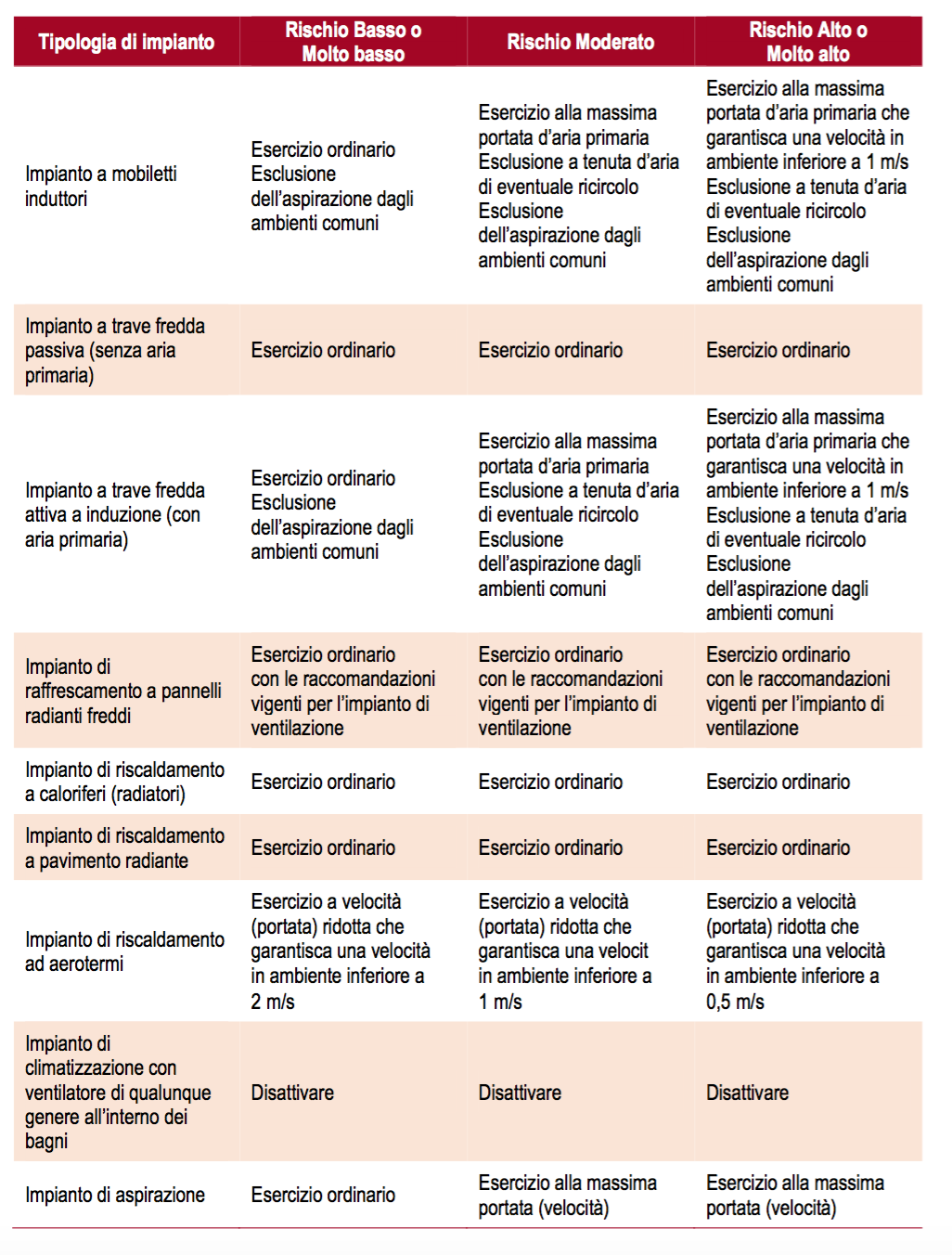
 Conseguentemente, le raccomandazioni operative per l’appropriato utilizzo di un impianto di climatizzazione sono elencate di seguito, per tipologia di impianto (Tabella 10). Per quelle non comprese nell’elenco è possibile procedere per analogia, in relazione alle indicazioni generali riportate sopra. Le indicazioni sono riferite a ciascun impianto; nel caso siano presenti più impianti (es. ventilconvettori e aria primaria) è opportuno osservare le indicazioni valide per ciascuno di essi. Al fine di mantenere la separazione tra gli ambienti si raccomanda che le porte interne all’edificio siano mantenute chiuse.
Conseguentemente, le raccomandazioni operative per l’appropriato utilizzo di un impianto di climatizzazione sono elencate di seguito, per tipologia di impianto (Tabella 10). Per quelle non comprese nell’elenco è possibile procedere per analogia, in relazione alle indicazioni generali riportate sopra. Le indicazioni sono riferite a ciascun impianto; nel caso siano presenti più impianti (es. ventilconvettori e aria primaria) è opportuno osservare le indicazioni valide per ciascuno di essi. Al fine di mantenere la separazione tra gli ambienti si raccomanda che le porte interne all’edificio siano mantenute chiuse.
Assenza di personale preposto alla vigilanza del corretto Utilizzo di mascherine con presenza di personale preposto utilizzo delle mascherine alla vigilanza del corretto utilizzo
Nei casi in cui è raccomandato un limite massimo della velocità dell’aria, la verifica deve essere eseguita in tutto l’ambiente, fino ad una quota di 2 metri dal pavimento. Nonostante le prescrizioni ordinarie per gli impianti di climatizzazione (UNI 10339) siano più stringenti di quelle riportate in tabella, è opportuna la verifica strumentale, specie in prossimità dei getti d’aria degli impianti, anche se distanti dalle postazioni di lavoro.
Quando è raccomandato di escludere l’aspirazione dalle aree comuni è necessario che siano sigillate le eventuali griglie di transito dell’aria (transit), provvedendo ad aprire i serramenti verso l’esterno per garantire l’espulsione dell’aria.
Quando è raccomandata l’esclusione a tenuta d’aria del ricircolo, la chiusura della serranda di ricircolo in genere non è sufficiente. È necessario un intervento di occlusione a tenuta d’aria della sezione di ricircolo. In tali casi è opportuno escludere meccanicamente i recuperatori di calore a piastre o rotativo. I recuperatori di calore entalpici (con circuito a pompa di calore) o a scambio indiretto aria-acqua-aria, nei quali sia garantita la separazione tra i flussi d’aria, non presentano criticità.
Per le UTA si raccomanda la verifica della posizione della presa d’aria esterna. È opportuno che venga posta ad una quota superiore di almeno 3 metri rispetto ad eventuali serramenti o bocche di espulsione.
Le centrali termiche e frigorifere, le torri evaporative e gli altri componenti degli impianti che non trattano aria e non sono a contatto con gli ambienti climatizzati non presentano specifiche criticità rispetto alle condizioni associate all’epidemia, pertanto richiedono semplicemente la normale manutenzione e pulizia.
Impostazioni di temperatura e umidità in ambiente
Le indicazioni di letteratura sulla rilevanza della temperatura e dell’umidità ambiente sulla sopravvivenza del virus non sono conclusive. Per contro, come illustrato in figura 2, ridotte umidità relative comportano un incremento della quota di espettorato che evapora dando luogo alla formazione di bioaerosol (droplet nuclei). Pertanto, nell’ambito dei valori accettabili per il benessere termoigrometrico, si raccomanda di mantenere in ambiente un’umidità relativa prossima al 60%.
Negli impianti con UTA, nel funzionamento di tipo estivo, ciò richiede un incremento della temperatura a valle della batteria di raffreddamento (spesso denominata temperatura di punto fisso o temperatura di saturazione). Nel funzionamento di tipo invernale, ciò richiede l’adeguamento del controllo dell’umidificatore in relazione alla tipologia di dispositivo utilizzato.
Negli impianti a ventilconvettori (fan-coil), nel funzionamento estivo, in assenza di impianto di aria primaria, ciò può essere realizzato aumentando la temperatura di mandata dalla centrale frigorifera. In generale, è opportuno un incremento della temperatura di mandata dell’acqua refrigerata tra 2°C e 4°C, ma deve essere valutata in relazione alla specifica tipologia di terminali presenti in ambiente.
La temperatura in ambiente dovrà essere mantenuta a valori che oltre a fornire il comfort abituale, mitighino lo stress addizionale derivante dall’utilizzo continuativo dei DPI respiratori. Ciò può richiedere di ridurre la temperatura dell’aria ambiente fino a 2°C in relazione alle caratteristiche dell’ambiente e alla tipologia di DPI prescritti.
Raccomandazioni operative per la ventilazione naturale
Le criticità esposte sopra sussistono anche nel caso di ventilazione naturale degli ambienti mediante l’apertura dei serramenti. Infatti, l’aria viene movimentata attraverso l’edificio per effetto della pressione differenziale tra le diverse aperture presenti. Ciò determina in generale lo spostamento dell’aria dagli ambienti sopravento verso quelli sottovento, con diffusione di aerosol tra ambienti adiacenti. Inoltre, nel caso di elevata intensità della ventilazione naturale, la velocità dell’aria in ambiente può essere significativa, determinando il trascinamento di goccioline di maggiore dimensione.
Pertanto, in caso di ventilazione naturale degli ambienti è essenziale mantenere chiuse le porte interne all’edificio onde limitare la diffusione tra ambienti adiacenti.
Raccomandazioni operative in ambiente domestico
Negli ambienti domestici in cui sia presente un unico nucleo caratterizzato da ordinari contatti interpersonali, l’interazione con gli impianti di climatizzazione e ventilazione è trascurabile.
È opportuno interrompere il funzionamento degli impianti di climatizzazione oppure ridurre la velocità dell’aria in ambiente durante la presenza di persone estranee al nucleo familiare. Dopo l’uscita del visitatore, è opportuno provvedere ad un’intensa ventilazione naturale mediante l’apertura di serramenti, possibilmente su esposizioni diverse.
Ai fini della ventilazione naturale, devono essere prediletti serramenti rivolti verso i lati esterni dell’edificio piuttosto che verso cortili, chiostrine o pozzi luce.
La pulizia dei filtri degli impianti di climatizzazione, delle cappe filtranti o aspiranti e degli aspirapolvere può esporre la persona che esegue l’intervento a particolato contaminato. Se l’ambiente è utilizzato in via esclusiva dal nucleo familiare di cui fa parte l’operatore intento alla pulizia, ciò non comporta rischi addizionali di esposizione. Altrimenti, è necessario adottare opportuni strumenti di protezione individuale e accortezze e nelle operazioni di pulizia.
Raccomandazioni operative per ventilatori e altri dispositivi di raffrescamento d’ambiente e personale
Oltre agli impianti di ventilazione e climatizzazione, anche dispositivi personali di raffrescamento quali i ventilatori da tavolo, i ventilatori a pala da soffitto e persino i ventagli determinano la formazione di getti d’aria in ambiente, con velocità superiori a 1 m/s, che quindi possono interagire con le emissioni dovute alla presenza in ambiente di un soggetto positivo al SARS-CoV-2 (Tabella 11). Tali apparecchi e dispositivi non devono essere utilizzati nell’ambito di strutture ospedaliere o sanitarie.
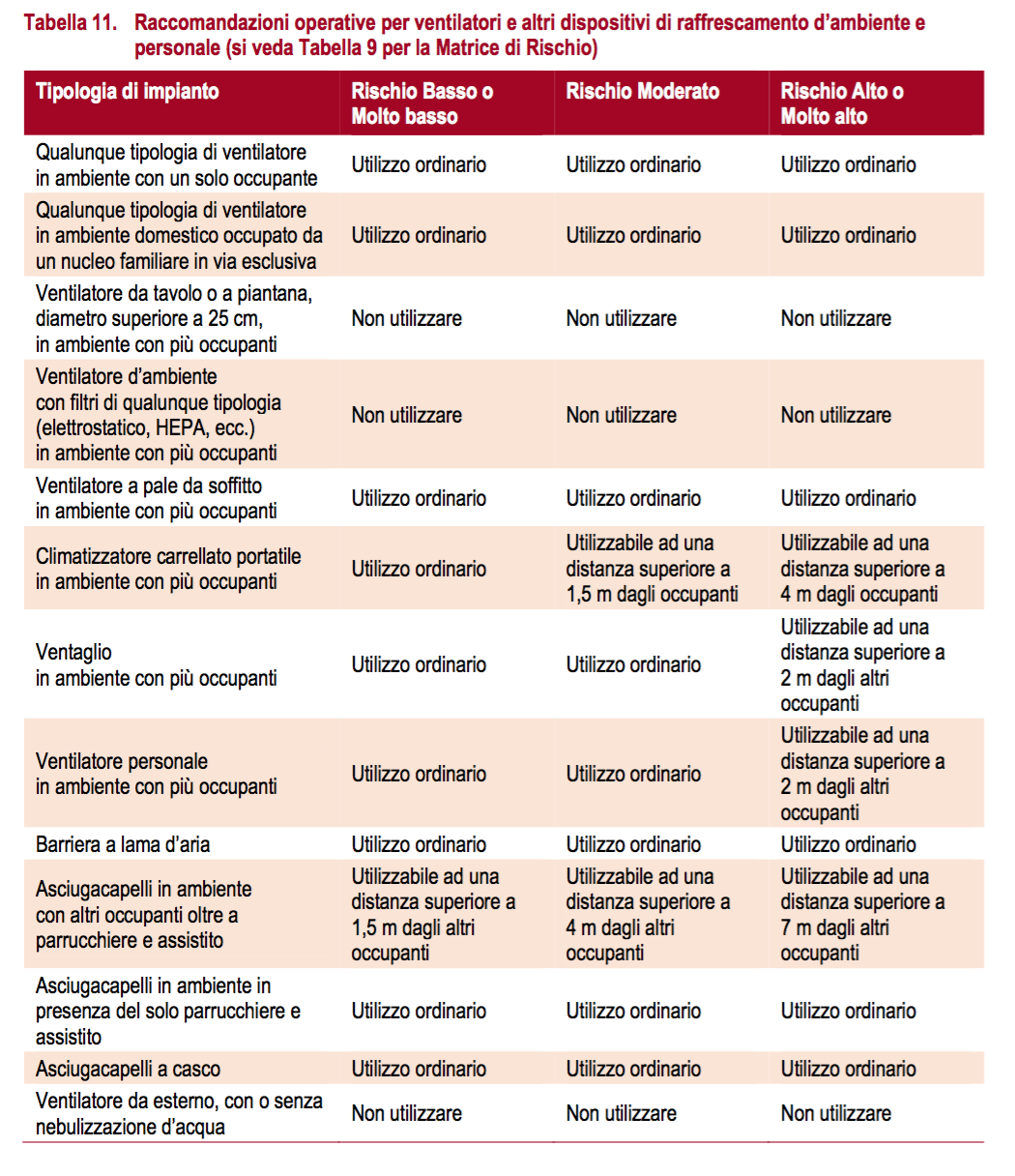 Si segnala che i ventilatori di raffreddamento presenti in molte apparecchiature elettriche ed elettroniche (PC, proiettori, fotocopiatrici, ecc.) producono piccoli getti d’aria che sono abitualmente ubicati in modo da non investire direttamente gli occupanti della stanza e che generalmente si esauriscono in una distanza inferiore al metro. In tali condizioni, non ci sono interazioni apprezzabili con le emissioni dovute alla respirazione.
Si segnala che i ventilatori di raffreddamento presenti in molte apparecchiature elettriche ed elettroniche (PC, proiettori, fotocopiatrici, ecc.) producono piccoli getti d’aria che sono abitualmente ubicati in modo da non investire direttamente gli occupanti della stanza e che generalmente si esauriscono in una distanza inferiore al metro. In tali condizioni, non ci sono interazioni apprezzabili con le emissioni dovute alla respirazione.
Manutenzione degli impianti di ventilazione e condizionamento
I componenti degli impianti di climatizzazione e ventilazione sono in prevalenza costituiti da acciaio verniciato o zincato, alluminio e diverse tipologie di plastica. Il rame presente negli stessi è limitato a pochi componenti di modesta estensione. Pertanto, in relazione ai dati di letteratura, il virus eventualmente depositatosi ha un tempo di sopravvivenza fino a 72 ore. Poiché anche le interruzioni di esercizio durante il fine settimana hanno una durata inferiore, l’eventuale contaminazione delle superfici comporta un rischio continuativo. Le condizioni di possibile contaminazione sono significativamente differenziate tra le diverse porzioni degli impianti, come illustrato nella Tabella 12.
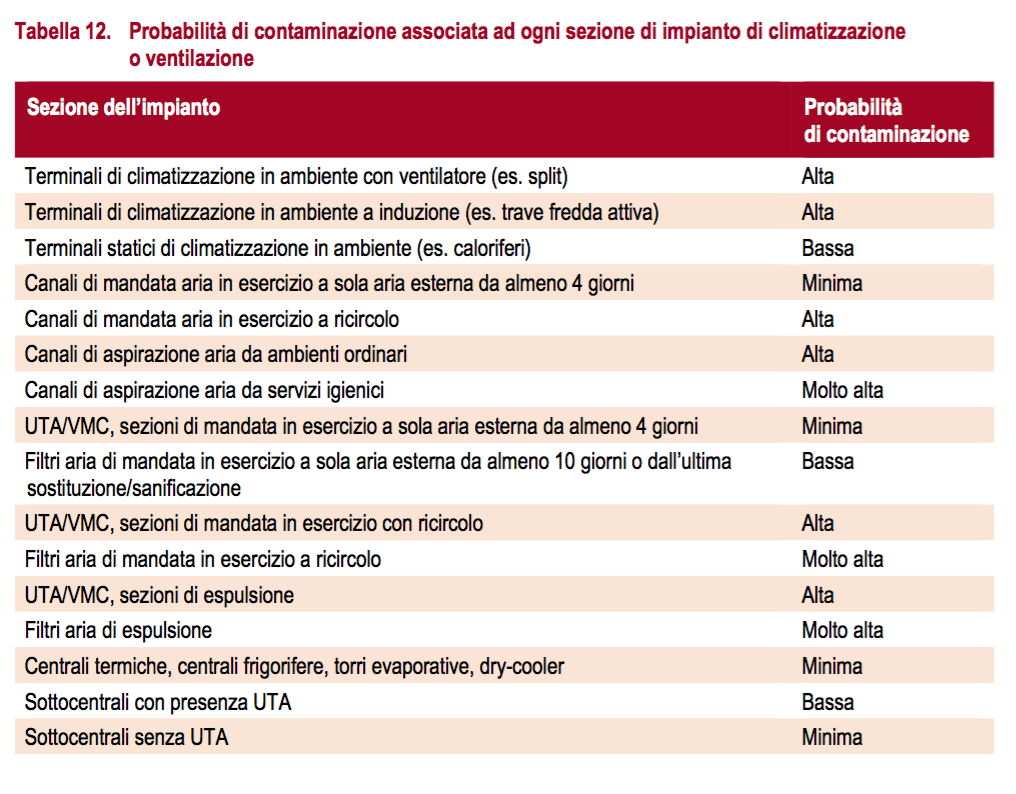 Prima degli interventi di manutenzione, gli impianti devono essere spenti per 10 minuti, dopo il raffreddamento del componente a temperatura ambiente, al fine di consentire la sedimentazione del particolato più grossolano.
Prima degli interventi di manutenzione, gli impianti devono essere spenti per 10 minuti, dopo il raffreddamento del componente a temperatura ambiente, al fine di consentire la sedimentazione del particolato più grossolano.
La pulizia delle superfici esposte delle apparecchiature di climatizzazione e ventilazione (griglie, bocchette, ecc.) deve essere integrata nella procedura di pulizia e sanificazione dei pavimenti, degli arredi e del resto degli ambienti. È opportuno aumentare la frequenza della pulizia dei componenti interni degli impianti in funzione delle condizioni di evoluzione dell’epidemia.
La manutenzione degli impianti di ventilazione (UTA, VMC) deve essere eseguita come di consueto, con una particolare accortezza nel garantire il corretto esercizio dei filtri al fine di garantire l’erogazione della portata nominale della macchina (filtri sporchi riducono la portata di aria di ventilazione). Altrettanta cura deve essere posta nella pulizia e sanificazione ordinaria degli umidificatori e delle batterie di scambio termico con le consuete finalità di igiene.
Sanificazione di superfici e ambienti interni
La sanificazione è un’attività che riguarda il complesso di procedure e di operazioni atte a rendere igienicamente accettabile un determinato ambiente, una superficie, un oggetto o un dispositivo: il risultato finale del processo è quello di ridurre a livelli accettabili le cariche microbiche che potrebbero rappresentare un rischio per coloro che ne sono esposti o ne vengono a contatto.
Poiché una semplice pulizia meccanica non garantisce il completo allontanamento dei contaminanti microbici, la sanificazione dovrebbe essere articolata in due fasi da espletare in successione: un’accurata detersione, durante la quale vengono rimossi sporco e materiale organico dalle superfici, seguita da un’efficace disinfezione. Se per la detersione si possono utilizzare gli “igienizzanti per ambienti” (contenenti detergenti) durante la concomitante azione meccanica di pulizia delle superfici, per il successivo trattamento di disinfezione sono necessari agenti chimici o fisici in grado di uccidere o inibire i microrganismi e ad effetto virucida quando trattasi di virus.
Il disinfettante ideale dovrebbe rispondere a tutta una serie di requisiti essenziali che possono essere sintetizzati in: azione rapida e persistente; attività biocida con ampio spettro d’azione; assenza di controindicazioni per l’uomo, l’ambiente e i materiali da trattare nelle normali condizioni di utilizzo; facilità di applicazione. Ad oggi nessuno dei disinfettanti in uso è in grado di soddisfare completamente tutti questi requisiti: sarà quindi necessario scegliere, caso per caso, il prodotto e le condizioni di utilizzo più adeguati al raggiungimento degli obiettivi sanitari limitando al minimo i potenziali effetti negativi che possono derivare dal loro utilizzo.
Sebbene non siano disponibili dati definitivi specifici sull’efficacia contro il SARS-CoV-2, i risultati ottenuti dai test eseguiti su altri coronavirus inducono a pensare che qualunque tipo di disinfettante che, ai sensi della normativa vigente, rivendichi un’azione virucida aspecifica o specifica sia in grado di inattivare questo tipo di virus, meno resistente di altri, privi di involucro (virus “nudi”).
Per una trattazione esaustiva dei prodotti autorizzati all’immissione in commercio sul territorio nazionale[3]In ottemperanza al Regolamento Biocidi (Regolamento UE 528/2012) o alla normativa vigente sui Presidi Medico Chirurgici (DPR 392/1998 e Provvedimento del 5/2/99) e che vantano un’azione virucida nella disinfezione delle superfici (Product Type 2) si rimanda ai Rapporti ISS COVID-19 n. 19/2020 (27), n. 20/2020 (28) e n. 25/2020 (29). Alcuni di questi sono riservati esclusivamente a uso professionale, dal momento che il loro impiego richiede una specifica formazione, mentre gli altri si intendono destinati all’utilizzo anche da parte del pubblico. I prodotti appartenenti alla prima categoria devono riportare in etichetta la dicitura “solo per uso professionale”. Il personale addetto al loro impiego deve essere adeguatamente informato sulle procedure da adottare e sui relativi rischi per la salute e la sicurezza. In particolare, durante le operazioni di sanificazione, il personale addetto dovrà utilizzare adeguati dispositivi di protezione individuale (DPI) e mettere in atto tutte le misure idonee a prevenire la contaminazione degli ambienti e l’esposizione accidentale delle persone presenti.
Le modalità di impiego dei disinfettanti chimici (ovvero l’eventuale diluizione prima dell’utilizzo, il metodo di applicazione e il tempo minimo di contatto) devono essere conformi a quanto riportato nelle schede tecniche e nelle istruzioni fornite dal produttore e devono tenere in debita considerazione le avvertenze e/o le limitazioni riportate nella documentazione a corredo dei dispositivi o degli oggetti da disinfettare. In assenza di indicazioni specifiche (potenzialmente riscontrabile nel caso di prodotti disinfettanti ad uso pubblico), il tempo minimo di contatto deve essere non inferiore a 10 minuti, al termine del quale la superficie trattata deve essere risciacquata con acqua ed adeguatamente asciugata.
Ad oggi, in commercio, sono disponibili dispositivi per la sanificazione diretta di superfici e ambienti interni, basati sull’impiego di ozono, raggi UVC, vapore, plasma atmosferico non termico, ioni negativi e perossido di idrogeno allo stato vapore o di plasma. Alcuni di questi trattamenti sono, al momento, in fase di valutazione al fine di accertare e definire la loro efficacia sterilizzante in assenza di effetti avversi per la salute umana, per l’ambiente e gli ecosistemi e per i materiali esposti nelle condizioni di utilizzo proposte dal produttore. Saranno pertanto tema di documenti specifici.
Bibliografia
- Prussin AJ 2nd, Marr LC, Bibby KJ. Challenges of studying viral aerosol metagenomics and communities in comparison with bacterial and fungal aerosols. FEMS Microbiol Lett. 2014;357(1):1‐9. doi:10.1111/1574- 6968.12487.
2. La Rosa G, Fratini M, Della Libera S, Iaconelli M, Muscillo M. Viral infections acquired indoors through airborne, droplet or contact transmission. Ann Ist Super Sanita. 2013;49(2):124‐132. doi:10.4415/ANN_13_02_03.
3. Gruppo di lavoro ISS Sanità Pubblica Veterinaria e Sicurezza Alimentare COVID-19. Animali da compagnia e SARS-CoV-2: cosa occorre sapere, come occorre comportarsi. Versione del 19 aprile 2020. Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 16/2020).
4. Kampf G, Todt D, Pfaender S, Steinmann E. Persistence of coronaviruses on inanimate surfaces and their inactivation with biocidal agents. J Hosp Infect. 2020;104(3):246‐251. doi:10.1016/j.jhin.2020.01.022.
5. Chin AWH, Chu JTS, Perera MRA, Hui KPY, Yen H-L, Chan MCW, et al. Stability of SARS-CoV-2 in different environmental conditions. The Lancet Microbe 2020;1(1):e10https://doi.org/10.1016/S2666-5247(20)30003-3.
- van Doremalen N, Bushmaker T, Morris DH, Holbrook MG, Gamble A, Williamson BN, et al. Aerosol and surface stability of SARS-CoV-2 as compared with SARS-CoV-1. New England Journal of Medicine. 2020.
- D’Amico F, Baumgart DC, Danese S, Peyrin-Biroulet L. Diarrhea During COVID-19 Infection: Pathogenesis, Epidemiology, Prevention, and Management. Clin Gastroenterol Hepatol. 2020 Apr 8. pii: S1542-3565(20)30481- X. doi: 10.1016/j.cgh.2020.04.001. [Epub ahead of print]
- Xiao E, Tang M, Zheng Y, Li C, He J, Hong H, et al. Evidence for gastrointestinal infection of SARS CoV. medRxiv. doi:10.1101/2020.02.17.20023721.
- Holshue ML, DeBolt C, Lindquist S, Lofy KH, Wiesman J, Bruce H et al. for the Washington State 2019-nCoV Case Investigation Team. First case of 2019 novel coronavirus in the United States. N Engl J Med. 2020. Jan 31. doi:10.1056/NEJMoa200119.
- Chen et al. The Presence of SARS-CoV-2 RNA in Feces of COVID-19 Patients. J Med Virol. 2020 Apr 3. doi: 10.1002/jmv.25825.
- Zhang T et al. Detectable SARS-CoV-2 viral RNA in feces of three children during recovery period of COVID-19 pneumonia. J Med Virol. 2020 Mar 29. doi: 10.1002/jmv.25795.
- Ling Y, et al. Persistence and clearance of viral RNA in 2019 novel coronavirus disease rehabilitation patients. Chin Med J (Engl). 2020 Feb 28. doi: 10.1097/CM9.0000000000000774.
- Zhang Y, Chen C, Zhu S, et al. [Isolation of 2019nCoV from a stool specimen of a laboratory confirmed case of the coronavirus disease 2019 (COVID-19)]. China CDC Weekly. 2020;2(8):123-4.
- WHO. Infection prevention and control during health care when novel coronavirus (nCoV) infection is suspected. Interim guidance. Geneva: World Health Organization; 2020. https://www.who.int/publications-detail/infection- prevention-and-control-during-health-care-when-novel-coronavirus-(ncov)-infection-is-suspected-20200125 .
- Tran K, Cimon K, Severn M, Pessoa-Silva CL, Conly J. Aerosol generating procedures and risk of transmission of acute respiratory infections to healthcare workers: a systematic review. PLoS One. 2012;7(4): e35797-e.
- Cheng V, Wong S, Chen J, Yip C, Chuang V, Tsang O, et al. Escalating infection control response to the rapidly evolving epidemiology of the Coronavirus disease 2019 (COVID-19) due to SARS-CoV-2 in Hong Kong. Infection Control & Hospital Epidemiology 2020; 41(5):493-8. doi:10.1017/ice.2020.58.
- Ong SWX, Tan YK, Chia PY, et al. Air, Surface environmental, and personal protective equipment contamination by Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) from a symptomatic patient. JAMA. Published online March 04, 2020. doi:10.1001/jama.2020.3227.
- Wang J, Feng H, Zhang S, et al. SARS-CoV-2 RNA detection of hospital isolation wards hygiene monitoring during the Coronavirus Disease 2019 outbreak in a Chinese hospital [published online ahead of print, 2020 Apr 18]. Int J Infect Dis. 2020;94:103-6. doi:10.1016/j.ijid.2020.04.024.
- van Doremalen N, Bushmaker T, Morris DH, et al. Aerosol and surface stability of SARS-CoV-2 as compared with SARS-CoV-1. N Engl J Med 2020;10.1056/NEJMc2004973. doi:10.1056/NEJMc2004973.
- Shanna Ratnesar-Shumate, et al. Simulated sunlight rapidly inactivates SARS-CoV-2 on surface. The Journal of Infectious Diseases, jiaa274, https://doi.org/10.1093/infdis/jiaa274.
- WHO. Modes of transmission of virus causing COVID-19: implications for IPC precaution recommendations. Scientific Brief. Geneva: World Health Organization; 2020.
- WHO. Report of the WHO-China Joint Mission on Coronavirus Disease 2019 (COVID-19). 1 Geneva: World Health Organization; 2020. https://www.who.int/docs/default-source/coronaviruse/who-china-joint-mission-on- covid-19-final-report.pdf .
- WHO. Clinical management of COVID-19. interim guidance. Geneva: World Health Organization; 2020. https://www.who.int/publications-detail/clinical-management-of-covid-19
- Lu J, Gu J, Li K, Xu C, Su W, Lai Z, et al. COVID-19 outbreak associated with air conditioning in restaurant, Guangzhou, China, 2020. Emerg Infect Dis 2020 Jul [26/04/2020]. https://doi.org/10.3201/eid2607.200764.
25. Kutter J S, Spronken M I, Fraaij P L, Fouchier R AM, Herfst S, Transmission routes of respiratory viruses among humans. Current Opinion in Virology 2018, 28:142–151. https://doi.org/10.1016/j.coviro.2018.01.001.
26. Li Y, Duan S, Yu ITS, Wong TW. Multi‐zone modeling of probable SARS virus transmission by airflow between flats in Block E, Amoy Gardens. Indoor Air 2005;15(2):96-111.
- Gruppo di lavoro ISS Biocidi COVID-19. Raccomandazioni ad interim sui disinfettanti nell'attuale emergenza COVID-19: presidi medico-chirurgici e biocidi. Versione del 25 aprile 2020. Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 19/2020).
- Gruppo di Lavoro ISS Prevenzione e Controllo delle Infezioni COVID-19. Indicazioni ad interim per la sanificazione degli ambienti interni nel contesto sanitario e assistenziale per prevenire la trasmissione di SARS-CoV 2. Versione del 14 maggio 2020. Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 20/2020 Rev.).
- Gruppo di Lavoro ISS Biocidi COVID-19. Raccomandazioni ad interim sulla sanificazione di strutture non sanitarie nell'attuale emergenza COVID-19: superfici, ambienti interni e abbigliamento. Versione del 15 maggio 2020. Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19 n. 25/2020)
Rapporti ISS COVID-19
Accessibili da https://www.iss.it/rapporti-covid-19
Gruppo di lavoro ISS Prevenzione e controllo delle Infezioni.
Indicazioni ad interim per l’effettuazione dell’isolamento e della assistenza sanitaria domiciliare nell’attuale contesto COVID-19. Versione del 7 marzo 2020.
Roma: Istituto Superiore di Sanità; 2020 (Rapporto ISS COVID-19, n. 1/2020)
Gruppo di lavoro ISS Prevenzione e controllo delle Infezioni.
Indicazioni ad interim per un utilizzo razionale delle protezioni per infezione da SARS-CoV-2 nelle attività sanitarie e sociosanitarie (assistenza a soggetti affetti da covid-19) nell’attuale scenario emergenziale SARS-CoV-2. Versione del 14 marzo 2020.
Roma: Istituto Superiore di Sanità; 2020 (Rapporto ISS COVID-19, n. 2/2020)
Gruppo di lavoro ISS Ambiente e Gestione dei Rifiuti.
Indicazioni ad interim per la gestione dei rifiuti urbani in relazione alla trasmissione dell’infezione da virus SARS-CoV-2. Versione del 14 marzo 2020.
Roma: Istituto Superiore di Sanità; 2020 (Rapporto ISS COVID-19, n.3/2020)
Gruppo di lavoro ISS Prevenzione e controllo delle Infezioni.
Indicazioni ad interim per la prevenzione e il controllo dell’infezione da SARS-CoV-2 in strutture residenziali sociosanitarie. Versione del 16 marzo 2020.
Roma: Istituto Superiore di Sanità; 2020 (Rapporto ISS COVID-19, n. 4/2020)
Gruppo di lavoro ISS Ambiente e Qualità dell’aria indoor.
Indicazioni ad per la prevenzione e gestione degli ambienti indoor in relazione alla trasmissione dell’infezione da virus SARS-CoV-2. Versione del 23 marzo 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 5/2020).
Gruppo di lavoro ISS Cause di morte COVID-19.
Procedura per l’esecuzione di riscontri diagnostici in pazienti deceduti con infezione da SARS-CoV-2.
Versione del 23 marzo 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 6/2020).
Gruppo di lavoro ISS Biocidi COVID-19 e Gruppo di lavoro ISS Ambiente e Rifiuti COVID-19. Raccomandazioni per la disinfezione di ambienti esterni e superfici stradali per la prevenzione della trasmissione dell’infezione da SARS-CoV-2. Versione del 29 marzo 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 7/2020).
Osservatorio Nazionale Autismo ISS.
Indicazioni ad interim per un appropriato sostegno delle persone nello spettro autistico nell’attuale scenario emergenziale SARS-CoV-2. Versione del 30 marzo 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 8/2020).
Gruppo di Lavoro ISS Ambiente – Rifiuti COVID-19.
Indicazioni ad interim sulla gestione dei fanghi di depurazione per la prevenzione della diffusione del virus SARS-CoV-2. Versione del 3 aprile 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 9/2020).
Gruppo di Lavoro ISS Ambiente-Rifiuti COVID-19.
Indicazioni ad interim su acqua e servizi igienici in relazione alla diffusione del virus SARS-CoV-2 Versione del 7 aprile 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 10/2020).
Gruppo di Lavoro ISS Diagnostica e sorveglianza microbiologica COVID-19: aspetti di analisi molecolare e sierologica
Raccomandazioni per il corretto prelievo, conservazione e analisi sul tampone oro/nasofaringeo per la diagnosi di COVID-19. Versione del 7 aprile 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 11/2020).
Gabbrielli F, Bertinato L, De Filippis G, Bonomini M, Cipolla M.
Indicazioni ad interim per servizi assistenziali di telemedicina durante l’emergenza sanitaria COVID-19. Versione del 13 aprile 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 12/2020).
Gruppo di lavoro ISS Ricerca traslazionale COVID-19.
Raccomandazioni per raccolta, trasporto e conservazione di campioni biologici COVID-19. Versione del 15 aprile 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 13/2020).
Gruppo di lavoro ISS Malattie Rare COVID-19.
Indicazioni ad interim per un appropriato sostegno delle persone con enzimopenia G6PD (favismo) nell’attuale scenario emergenziale SARS-CoV-2. Versione del 14 aprile 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 14/2020).
Gruppo di lavoro ISS Farmaci COVID-19.
Indicazioni relative ai rischi di acquisto online di farmaci per la prevenzione e terapia dell’infezione COVID-19 e alla diffusione sui social network di informazioni false sulle terapie. Versione del 16 aprile 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 15/2020).
Gruppo di lavoro ISS Sanità Pubblica Veterinaria e Sicurezza Alimentare COVID-19.
Animali da compagnia e SARS-CoV-2: cosa occorre sapere, come occorre comportarsi. Versione del 19 aprile 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 16/2020).
Gruppo di lavoro ISS Sanità Pubblica Veterinaria e Sicurezza Alimentare COVID-19.
Indicazioni ad interim sull’igiene degli alimenti durante l’epidemia da virus SARS-CoV-2. Versione del 19 aprile 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 17/2020).
Gruppo di lavoro ISS Ricerca traslazionale COVID-19.
Raccomandazioni per la raccolta e analisi dei dati disaggregati per sesso relativi a incidenza, manifestazioni, risposta alle terapie e outcome dei pazienti COVID-19. Versione del 26 aprile 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 18/2020).
Gruppo di lavoro ISS Biocidi COVID-19.
Raccomandazioni ad interim sui disinfettanti nell’attuale emergenza COVID-19: presidi medico-chirurgici e biocidi. Versione del 25 aprile 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 19/2020).
Gruppo di Lavoro ISS Prevenzione e Controllo delle Infezioni.
Indicazioni per la sanificazione degli ambienti interni per prevenire la trasmissione di SARS-COV 2. Versione dell’8 maggio 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 20/2020).
Ricci ML, Rota MC, Scaturro M, Veschetti E, Lucentini L, Bonadonna L, La Mura S.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 21/2020).
Gruppo di lavoro ISS Salute mentale ed emergenza COVID-19
Indicazioni ad interim per la gestione dello stress lavoro-correlato negli operatori sanitari e socio-sanitari durante lo scenario emergenziale SARS-COV-2. Versione del 7 maggio.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 22/2020)
Gruppo di lavoro ISS Salute mentale ed emergenza COVID-19
Indicazioni di un programma di intervento dei Dipartimenti di Salute Mentale per la gestione dell’impatto dell’epidemia COVID-19 sulla salute mentale. Versione del 6 maggio 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 23/2020).
Gruppo di lavoro ISS Malattie Rare COVID-19.
Indicazioni ad interim per una appropriata gestione dell’iposurrenalismo in età pediatrica nell’attuale scenario emergenziale da infezione da SARS-CoV-2. Versione del 10 maggio 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 24/2020)
Gruppo di Lavoro ISS Biocidi COVID-19.
Raccomandazioni ad interim sulla sanificazione di strutture non sanitarie nell’attuale emergenza COVID-19: superfici, ambienti interni e abbigliamento. Versione dell’8 maggio 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19 n. 25/2020)
Gruppo di Lavoro ISS Ambiente e Rifiuti.
Indicazioni ad interim sulla gestione e smaltimento di mascherine e guanti monouso provenienti da utilizzo domestico e non domestico. Versione del 18 maggio 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19 n. 26/2020)
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 27/2020).
Gruppo di Lavoro ISS Test Diagnostici COVID-19 e Gruppo di Lavoro ISS Dispositivi Medici COVID-19. Dispositivi diagnostici in vitro per COVID-19. Parte 1: normativa e tipologie. Versione del 18 maggio 2020. Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19 n. 28/2020)
Gruppo di lavoro ISS Malattie Rare COVID-19.
Indicazioni ad interim su malattia di Kawasaki e sindrome infiammatoria acuta multisistemica in età pediatrica e adolescenziale nell’attuale scenario emergenziale da infezione da SARS-CoV-2. Versione 21 maggio 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 29/2020)
Gruppo di lavoro Salute mentale ed emergenza COVID-19.
Indicazioni sull’intervento telefonico di primo livello per l’informazione personalizzata e l’attivazione dell’empowerment della popolazione nell’emergenza COVID-19. Versione del 14 maggio 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19 n. 30/2020)
Gruppo di lavoro Salute mentale ed emergenza COVID-19.
Indicazioni ad interim per il supporto psicologico telefonico di secondo livello in ambito sanitario nello scenario emergenziale COVID-19. Versione del 26 maggio 2020.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19 n. 31/2020)
Gruppo di lavoro ISS Sanità Pubblica Veterinaria e Sicurezza Alimentare COVID-19.
Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 32/2020).
Note
| 1. | ↑ | Terminali di immissione dell’aria in ambiente per installazione a parete o in generale con superficie di immissione verticale |
| 2. | ↑ | Terminali di immissione dell’aria in ambiente per installazione a controsoffitto o in generale con superficie di immissione orizzontale |
| 3. | ↑ | In ottemperanza al Regolamento Biocidi (Regolamento UE 528/2012) o alla normativa vigente sui Presidi Medico Chirurgici (DPR 392/1998 e Provvedimento del 5/2/99) |







Articolo ottimo, indicazioni precise e ben dettagliate, complimenti all’autore.