Il medico competente
Accanto alle figure professionali tradizionalmente in linea sul rapporto di lavoro (datore di lavoro, dirigenti, preposti), il D.Lgs. n. 81/2008 (e prima il D.Lgs. n. 626/1i994) ne ha poste altre, rielaborando, per un verso, figure professionali esistenti, e prevedendone, per altro verso, di nuove a strutturare e a comporre utilmente il sistema di sicurezza aziendale. È così che, in affiancamento all'area datoriale di lavoro, si è dato vita a una triade gestionale della sicurezza aziendale costituita dal responsabile del servizio di prevenzione e protezione (Rspp), dal rappresentante dei lavoratori per la sicurezza (Rls) e dal medico competente (Mc).
Non hai ancora rinnovato l'abbonamento? Clicca qui
Nella misura in cui l'impresa sia in grado di realizzare e di dare corpo al sistema integrato della sicurezza previsto dal testo unico, gli effetti positivi che ne derivano sono molteplici: innanzitutto la valorizzazione delle competenze professionali tra i rispettivi ambiti funzionali; in secondo luogo la necessaria distinzione tra il momento decisionale e il momento partecipativo-consultivo; in terzo luogo la garanzia di un efficace e trasparente sistema di controllo sulla gestione della sicurezza.
La sorveglianza sanitaria
Il D.Lgs. n. 626/1994 è stata la prima normativa ad aver conferito sistematicità alla sorveglianza sanitaria negli ambienti di lavoro: ciò non tanto in relazione alla figura del medico competente, già prevista dalla legislazione di settore precedente, quanto per la quantità e qualità dei contenuti della sua azione, compiutamente articolati e distribuiti nel corpo del decreto, e organicamente riconducibili a quelli ora elencati nell'art. 25 del D.Lgs. n. 81/2008 (già art. 17 del D.Lgs. n. 626/1994).
La figura del medico competente è attualmente inserita al capo III del titolo I del D.Lgs. n. 81/2008, segnatamente alla sezione V (artt. 38 e seguenti.), intitolata «Sorveglianza sanitaria». Per «Sorveglianza sanitaria» si intende il complesso degli interventi - di ambito e di competenza medica - rivolti a valutare il rapporto esistente tra lo stato di salute di un individuo e l'ambiente nel quale vive. Determinare, favorire, protrarre nel tempo una condizione di equilibrio di questo rapporto, rappresenta l'obiettivo primario da raggiungere, a tutela del bene costituito dall'integrità psicofisica dell'uomo. La sorveglianza sanitaria in ambiente di lavoro può essere dunque definita come il complesso dell’attività informativa, valutativa, di accertamento a tutela della salute dei lavoratori (ove con il termine "salute" si intende l’idoneità psicofisica specifica a svolgere la mansione di lavoro).
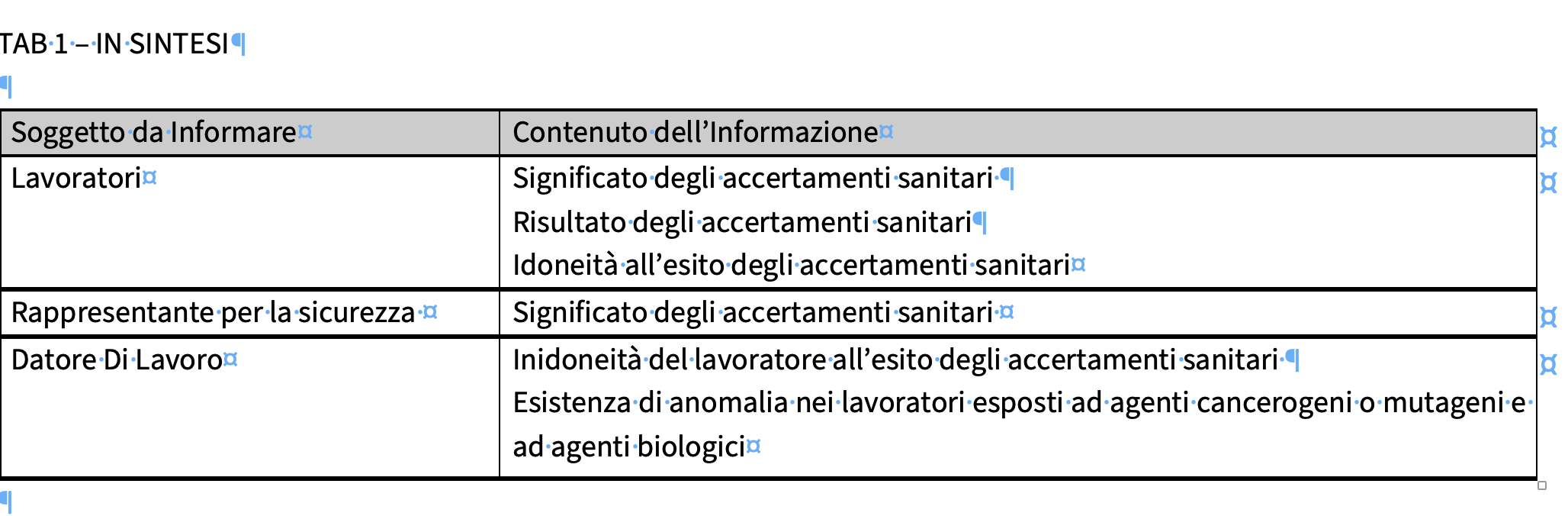
L'azione informativa del medico competente ha natura bivalente, dal momento che questa figura è a un tempo destinatario di informazioni rilevanti agli effetti sanitari (art. 18, comma 2 del D.Lgs. n. 81/2008), ma d’altro canto promotore egli stesso di informazione sanitaria nei confronti di altri soggetti dell’organizzazione aziendale (v. Tabella)
Un collaborazione fondamentale
L'azione valutativa del medico competente trova la sua massima espressione nell'apporto collaborativo, assieme al datore di lavoro e al responsabile del servizio di prevenzione e protezione, all’attività di valutazione del rischio e alla redazione del documento di valutazione dei rischi (art. 29, comma 1 del D.Lgs. n. 81/2008). A prescindere da questo specifico contributo, l'azione collaborativo-valutativa opera su un piano più generale e costante nel tempo, costituito dall’azione per la predisposizione dell'attuazione delle misure per la tutela della salute e dell'integrità psico-fisica dei lavoratori, l’organizzazione del servizio di pronto soccorso e l’attività di formazione e informazione nei confronti dei lavoratori (art. 25, comma 1, lett. a) del D.Lgs. n. 81/2008).
 Questione di idoneità
Questione di idoneità
Altro momento significante l'opera del Mc è costituito dalla competenza a esprimere i giudizi di idoneità alla mansione specifica al lavoro (art. 41, comma 6 del D.Lgs. n. 81/2008).
L'azione di accertamento del medico competente è quella che caratterizza in senso proprio il contenuto della sorveglianza sanitaria. Gli accertamenti sanitari hanno natura preventiva e periodica: i primi sono il presupposto per la valutazione dell’idoneità specifica alla mansione di ciascun lavoratore; i secondi hanno una funzione di controllo circa la permanenza o meno delle condizioni iniziali. Tutti gli esami (clinici, biologici, di indagine diagnostica) devono essere mirati al rischio professionale cui il lavoratore è esposto, e la loro necessarietà è rimessa in via esclusiva alla valutazione del medico competente.
Profilo e statuto
Una delle innovazioni introdotte dal D.Lgs. n. 626/1994, e ripresa dal D.Lgs. n. 81/2008 (art. 38 e 39), è di avere chiaramente definito non solo il profilo professionale, ma anche lo statuto funzionale del medico competente nei rapporti con il datore di lavoro.
Quanto al primo aspetto, il profilo funzionale del medico competente dà vita a un rapporto di collaborazione tra quest’ultimo e il datore di lavoro, il quale trova la sua massima espressione nella condotta di valutazione del rischio e in quella di redazione del correlato documento di valutazione (Dvr). Si tratta, come si ricava dal testo dell’art. 29, comma 1 del D.Lgs. n. 81/2008, degli stessi casi nei quali anche il responsabile del servizio di prevenzione e protezione è chiamato a collaborare con il datore di lavoro (mentre il rappresentante per la sicurezza dei lavoratori assume più limitatamente una funzione solo consultiva). Un altro caso di collaborazione - questa volta sia con il datore di lavoro sia con il Spp - è quello relativo alla predisposizione dell'attuazione delle misure per la tutela della salute e dell'integrità psicofisica dei lavoratori art. 25, comma 1, lettera a)). Peraltro, nell'ambito del più generale rapporto di collaborazione, il Mc esercita le sue funzioni in regime di prevalente autonomia funzionale; sicché la figura professionale, pur di valenza prevalentemente collaborativa con il datore di lavoro, conserva anche ampi spazi di autonomia operativa, insiti nel carattere intellettuale e autonomo delle prestazioni che è chiamato a rendere.
La casistica giudiziaria
Un primo caso…
In un caso in cui un medico competente era stato condannato per la violazione dell’art. 25 del D.Lgs. n. 81/2008, per non avere collaborato con il datore di lavoro e con il servizio di prevenzione e protezione in ordine alla valutazione dei rischi, anche ai fini della programmazione della sorveglianza sanitaria, all'attività di formazione e informazione nei confronti dei lavoratori per la parte di competenza, e all’organizzazione del servizio di primo soccorso, l’imputato aveva dedotto che il dovere di collaborazione del medico competente con il datore di lavoro, presuppone un compito ausiliario e accessorio, che si risolve in un obbligo di mezzi, essendo il medico privo di poteri coercitivi sull'obbligato principale (datore di lavoro o Rspp). Dunque, il perimetro di imputazione della responsabilità del medico doveva essere delimitato, tenendo conto che il Mc non può sostituirsi al datore di lavoro che è e rimane l’obbligato principale. Né la normativa prevede alcun obbligo di denuncia o segnalazione alle autorità preposte da parte del medico. Da ciò conseguirebbe la necessità di valutare la responsabilità del "medico competente" non di per sé stessa considerata, bensì mettendola in relazione alla condotta e al contegno di volta in volta tenuto dal Datore di lavoro, che è il soggetto cui spetta per legge richiederne la collaborazione, e valutando quando effettivamente egli l'abbia resa concretamente possibile.
Nel pronunciare sentenza di condanna, il giudice di merito aveva invece ritenuto che la collaborazione cui il medico competente è tenuto implicasse anche un'attività di tipo propositivo, che si deve tradurre nel sottoporre al datore di lavoro rilievi e proposte inerenti alla valutazione dei rischi che coinvolgono le sue specifiche competenze in campo sanitario. La Cassazione (sez. III penale, 15 gennaio 2013 n. 1856) ha confermato questa impostazione, ritenendo che l'attività di collaborazione del medico competente, limitata secondo la normativa precedente alla predisposizione dell'attuazione delle misure per la tutela della salute e dell'integrità psicofisica dei lavoratori sulla base della specifica conoscenza dell'organizzazione dell'azienda, e delle situazioni di rischio, è stata ampliata dall'articolo 25 del D.Lgs. n. 81/2008. Quest’ultima norma ha infatti esteso l’attività del MC anche alla programmazione, ove necessaria, della sorveglianza sanitaria, all'attività di formazione e informazione nei confronti dei lavoratori, per la parte di competenza e all’organizzazione del servizio di primo soccorso, considerando i particolari tipi di lavorazione ed esposizione e le peculiari modalità organizzative del lavoro.
I giudici di legittimità hanno così precisato che l'espletamento dei propri compiti da parte del medico competente comporta un’effettiva integrazione nel contesto aziendale e non può limitarsi a un ruolo meramente passivo. Non essendo quella di medico competente una funzione meramente esecutiva, la figura è tenuta, anche in assenza di sollecitazione da parte del datore di lavoro, a svolgere un vero e proprio ruolo propulsivo che determina, quale conseguenza, l'assunzione di una autonoma posizione di garanzia in materia sanitaria. Né la totale inerzia del datore di lavoro potrebbe costituire valida scriminante per il Mc, il quale deve trarre elementi di valutazione non soltanto dalle informazioni che gli devono essere fornite dal datore di lavoro, ma anche da quelle che egli può e deve acquisire direttamente di sua iniziativa, ad esempio in occasione delle visite agli ambienti di lavoro, o perché fornitegli direttamente dai lavoratori sottoposti a sorveglianza sanitaria o da altri soggetti.
Dunque, secondo la suprema Corte, il medico competente non ha una funzione meramente esecutiva, bensì un vero e proprio ruolo propulsivo che determina, quale conseguenza, l'assunzione di una autonoma posizione di garanzia in materia sanitaria. Così come avviene per il Rspp, anche il Mc, seppur sfornito di poteri decisionali e di spesa tali da consentire un diretto intervento per rimuovere le situazioni di rischio, può nondimeno rispondere per il verificarsi di un infortunio o l’insorgere di una malattia professionale quando questi ultimi siano oggettivamente riconducibili a una situazione che il mediico avrebbe avuto l'obbligo di conoscere e di segnalare, dovendosi presumere che alla segnalazione avrebbe fatto seguito l'adozione, da parte del datore di lavoro, delle necessarie iniziative idonee a neutralizzare la situazione di rischio.
…un secondo…
In altra vicenda giudiziaria, il medico competente di un’azienda è stato contravvenzionato dall’organo di vigilanza, per avere effettuato la sorveglianza sanitaria su due lavoratori esposti ai rischi professionale legato alla movimentazione manuale dei carichi (Mmc), senza attuare «un protocollo sanitario definito in funzione dei rischi specifici». Con il ricorso per Cassazione, l’imputato aveva contestato che la mancata prescrizione di esami strumentali volti ad accertare la funzionalità dei cosiddetti organi bersaglio (Rm e audiometria), avesse potuto determinare una valutazione non conforme della capacità lavorativa dei due lavoratori. Si era dedotto, a questo riguardo, che il protocollo sanitario concordato con il datore di lavoro, prevedeva che ogni singolo lavoratore sottoposto a visita fornisse lui stesso al medico competente tutti i dati fondamentali onde valutare la funzionalità degli organi bersaglio (particolarmente esposti a rischio per effetto delle mansioni lavorative esercitate), salvo ulteriore approfondimento da parte di quest’ultimo, mediante l’effettuazione di eventuali altri accertamenti diagnostici. Si era dedotto, inoltre, che non era stata dimostrata la compromissione delle funzioni dei singoli lavoratori, segno questo che l'obiettivo primario tutelato e presidiato dall’art. 25 del D.Lgs. n. 81/2008 (assicurare che il lavoratore sia assegnato a mansioni che garantiscano la tutela delle sue condizioni di salute) era stato in concreto realizzato.
L’imputato aveva prospettato ulteriormente:
- da un lato che il disposto dell’art. 41, comma 4 del D.Lgs. n. 81/2008 prescrive che le visite mediche preventive e periodiche comprendono esclusivamente gli accertamenti (esami clinici, esami biologici e indagini diagnostiche) mirati al rischio e ritenuti necessari dal medico competente;
- dall’altro lato che l’art. 25, comma 1, lett. b) del D.Lgs. n. 81/2008 stabilisce che il medico competente «programma ed effettua la sorveglianza sanitaria di cui all'articolo 41 attraverso protocolli sanitari definiti in ragione ai rischi specifici e tenendo in considerazione gli indirizzi scientifici più avanzati».
Il dettato normativo affiderebbe pertanto e prioritariamente all'esperienza e alla discrezionalità del medico competente la valutazione in ordine ai presidi da adottare per la tutela della salute dei lavoratori; cosicché il giudizio sulla correttezza o meno delle scelte diagnostiche non potrebbe basarsi in via esclusiva sull’aderenza o meno da parte del medico, a quanto nel caso di specie era stato preteso dall'organo di vigilanza (aderenza ai protocolli accreditati scientificamente).
L’esercizio della consentita discrezionalità da parte del medico competente può beninteso essere fonte di responsabilità penale, bensì non assiomaticamente, ma solo e unicamente laddove alla mancata prescrizione e/o effettuazione di un esame strumentale non si correli la prova della violazione delle regole dell'arte medica. Ciò tanto più considerando l’estrema flessibilità delle linee guida, le quali non delineano standard precisi da seguire, con riferimento a ciascun singolo caso concreto, e non possono essere ritenute ex se regole cautelari codificate, secondo il paradigma che delinea l’elemento della colpa, come definito all’art. 43 del codice penale, quale «negligenza o imprudenza o imperizia», ovvero quale «inosservanza di leggi, regolamenti, ordini o discipline».
La Cassazione (sez. III penale, 14 febbraio 2017 n. 6885) ha invece rigettato il ricorso, ritenendolo infondato. Muovendo dalla considerazione che il medico competente non aveva attuato nei confronti dei lavoratori il protocollo sanitario correlato ai rischi specifici, la suprema Corte ha condiviso la valutazione dei giudici di merito, secondo i quali il protocollo sanitario, che il medico competente è tenuto a effettuare su ciascun lavoratore, per poter emettere il giudizio di idoneità alla mansione correlandola ai rischi specifici esistenti, non può basarsi soltanto sul dato anamnestico (il quale potrebbe essere falsato da una sottovalutazione o ignoranza da parte del lavoratore), né sulla sola prescrizione di esami clinici, ma deve comprendere anche l’effettuazione degli accertamenti diagnostico-strumentali (nel caso di specie: referto audiometrico) indicati dalle linee guida e dai protocolli di riferimento elaborati dalla comunità scientifica.
In ordine alla invocata non precettività delle linee guida e dei protocolli, anche in relazione all'autonomia professionale del medico e alle scelte di natura tecnica e discrezionale che gli competono, nondimeno la valutazione dei giudici di legittimità è stata che proprio l’obbligo, stabilito per legge, di tenere in considerazione gli indirizzi scientifici più avanzati, impone al medico competente di prescrivere accertamenti più approfonditi di quelli che egli ritiene necessari, qualora questi accertamenti risultino prescritti dal buon esercizio dell’arte medica, del che è condizione sufficiente che gli accertamenti siano contemplati in linee guida o protocolli accreditati dalla comunità scientifica.
Quanto, infine, alla mancanza di danno per i lavoratori coinvolti, la Cassazione ha osservato che i reati commessi dal medico competente in violazione degli obblighi che la normativa prevenzionistica pone a suo carico, sono reati di pericolo astratto, per la cui configurabilità non è necessario che quale conseguenza della violazione dell'obbligo derivi un danno alla salute o alla incolumità del lavoratore: anzi la funzione stessa del sanitario è preordinata ad evitare tali evenienze.
…. un terzo…
In altra analoga vicenda giudiziaria, un medico competente, condannato per la violazione degli artt. 25, comma 1, lettera a) e 41, comma 2 del D.Lgs. n. 81/2008, con il ricorso per Cassazione aveva dedotto che la normativa prevenzionistica non disciplina le modalità con le quali si deve concretizzare la collaborazione del Mc con il datore di lavoro in relazione alla sorveglianza sanitaria dei dipendenti, laddove il tribunale aveva ricondotto la mancanza di collaborazione alla sola circostanza della mancata sottoscrizione del documento di valutazione dei rischi. Il medico aveva, inoltre, addotto l’assenza di responsabilità in ordine alla mancata visita di lavoratori interinali dei quali il datore di lavoro non aveva comunicato l'esistenza.
La Cassazione (Cass. pen. sez. III, 9 agosto 2018, n. 38402) ha rigettato il ricorso, enunciando il principio che, in tema di sicurezza sul lavoro, l'obbligo di collaborazione col datore di lavoro cui è tenuto il medico competente e il cui inadempimento integra il reato di cui al decreto legislativo n. 81 del 2008, articolo 25, comma 1, lettera a) e articolo 58, comma 1, lettera c), non presuppone necessariamente una sollecitazione da parte del datore di lavoro, ma comprende anche un'attività propositiva e di informazione da svolgere con riferimento al proprio ambito professionale. I giudici di legittimità hanno anche ritenuto che l'espletamento dei compiti che gli sono propri da parte del medico competente comporta una effettiva integrazione nel contesto aziendale e non può essere limitato ad un ruolo meramente passivo.
La suprema Corte ha dunque confermato il proprio precedente orientamento (sez. III, n. 1856/2013), secondo il quale l'obbligo di collaborazione del medico competente comprende non solo le informazioni fornite dal datore di lavoro, anche quelle che egli, nei limiti del proprio ambito professionale, può e deve direttamente acquisire di sua iniziativa, ad esempio in occasione delle visite agli ambienti di lavoro, ovvero perché fornitegli direttamente dai lavoratori sottoposti a sorveglianza sanitaria o da altri soggetti.
…un quarto…
Ancora, in relazione al decesso di un lavoratore dipendente, il medico competente aveva subito condanna penale (un anno di reclusione, pena ridotta in appello a otto mesi), per aver fatto una valutazione non adeguata di alcuni esami clinici nel redigere due successivi certificati di idoneità lavorativa, e aver omesso di fornire qualunque informazione e comunicazione dell'esito degli esami sopraindicati al diretto interessato e al medico curante, determinando così un ritardo diagnostico della patologia e compromettendo così le possibilità di intervento terapeutico che avrebbero potuto allungare la durata della sopravvivenza della persona offesa, e migliorarne la qualità della vita. Secondo i giudici di merito, l’errore diagnostico dell’imputato rispetto al quadro clinico emergente dalle visite periodiche, era dipeso da una sottovalutazione che, al contrario, avrebbe suggerito ed imposto lo svolgimento di ulteriori accertamenti sanitari e la formulazione di un giudizio di non idoneità al lavoro.
Con il ricorso per Cassazione, l’imputato aveva difeso la correttezza del proprio operato, in relazione alle informazioni ricevute dal datore di lavoro in merito alle mansioni del dipendente, al quale aveva inoltre raccomandato di rivolgersi al medico curante per effettuare ulteriori accertamenti clinici.
La Cassazione (Cass. pen. sez. IV, 2 luglio 2020, n. 19856) ha accolto il ricorso. Dopo avere puntualizzato che tra gli obblighi incombenti sul medico competente risulta di fondamentale rilievo la programmazione e lo svolgimento della sorveglianza sanitaria attraverso protocolli sanitari, calibrati sui rischi specifici, tenendo conto degli indirizzi scientifici più avanzati e dello stato generale di salute del lavoratore, i giudici di legittimità hanno altresì precisato che gli illeciti contravvenzionali previsti a carico del medico competente dal combinato disposto degli artt. 25 e 58 del D.Lgs. n. 81/2008 assumono la fisionomia di reati propri, di pericolo e di pura omissione, in quanto puniscono il mancato assolvimento dei singoli obblighi gravanti sul medico; e che, oltre che di questi reati propri, il medico competente, nella qualità di titolare di un'autonoma posizione di garanzia, risponde dei reati di evento (artt. 589 e 590 del codice penale.) integrati dall'omissione colposa delle regole cautelari poste a presidio della salute dei lavoratori nei luoghi di lavoro, direttamente riconducibili alla sua specifica funzione di controllo delle fonti di pericolo attribuitagli dall'ordinamento giuridico.
Con riguardo al caso di specie, la Cassazione ha messo in rilievo che l’imputato «aveva provveduto a consegnare i risultati delle analisi cliniche e in particolare degli esami ematologici» al lavoratore, «consigliandogli di recarsi dal medico curante per ulteriori approfondimenti diagnostici mentre quest'ultimo non aveva dato alcun seguito a tali indicazioni».
La suprema Corte ha opportunamente sottolineato che «non è prevista, al riguardo, alcuna interlocuzione diretta da parte del medico competente nei confronti del medico curante del lavoratore».
Dunque, il giudizio di rimproverabilità soggettiva della condotta colposa del medico competente deve essere correlato alle effettive conoscenze, sia cliniche che di lavoro (o, comunque, di quelle conoscibili), da lui possedute o acquisibili, non disgiunto dal giudizio di prevedibilità dell'evento che va compiuto ex ante, commisurandolo al parametro del modello dell'homo eiusdem professionis et condicionis, arricchito dalle eventuali maggiori conoscenze da parte dell'agente concreto.
…e un quinto
Secondo Cass. pen. sez. III, 11 maggio 2018, n. 30918, la violazione dell'obbligo di nominare il medico competente costituisce un reato permanente e di pericolo astratto, la cui condotta illecita si protrae sino all'adempimento, senza la necessità che ne derivi un danno alla salute o alla sicurezza del lavoratore. Più recentemente, la suprema Corte ha ribadito (Cass. pen. sez. III, 23 marzo 2020, n. 10436) che la violazione dell'obbligo di nominare il medico competente è un reato omissivo proprio, che si realizza attraverso la semplice omissione del comportamento legalmente dovuto; esso è, altresì, un reato permanente nel quale «la flagranza si perpetua fintanto che la condotta doverosa non viene realizzata dal soggetto tenuto ad essa, ovvero fintanto che essa, sebbene non eseguita, sia, comunque, tuttora possibile».
Conclusioni
Il medico competente ha l’esclusiva discrezionalità funzionale di stabilire quali siano gli esami clinici e biologici, e le indagini diagnostiche correlate ai fattori di rischio cui è esposto ciascun singolo lavoratore, e che perciò devono imprescindibilmente essere ritenuti da lui “necessari” (ciò indipendentemente dalla loro inclusione in linee guida e in protocolli sanitari elaborati dalla comunità scientifica, dei quali non può non -ma deve soltanto- “tener conto”).
Il profilo della responsabilità penale contravvenzionale del medico competente si può allocare giuridicamente non in correlazione a qualsiasi deviazione dal protocollo sanitario accreditato dalla comunità scientifica, bensì solo nei casi in cui la sorveglianza sanitaria si situi al di sotto dello standard quali-quantitativo “minimo” parametrato al buon esercizio dell’arte medica, a sua volta correlato al modello medio di agente in relazione alla singole tipologie di rischio professionale.
